Ziekte Van Crohn En Colitis Ulcerosa
Als je dit leest, vermoed ik dat je ofwel zelf worstelt met de symptomen van de ziekte van Crohn of colitis ulcerosa, of dat iemand die je liefhebt ermee te maken heeft. Ik begrijp dat de onvoorspelbaarheid en de impact op het dagelijks leven enorm frustrerend kunnen zijn. Het is meer dan alleen buikpijn; het is een voortdurende uitdaging om je leven te plannen en je energie te beheren. Laten we deze aandoeningen samen onderzoeken, de feiten ontrafelen en manieren vinden om ermee om te gaan.
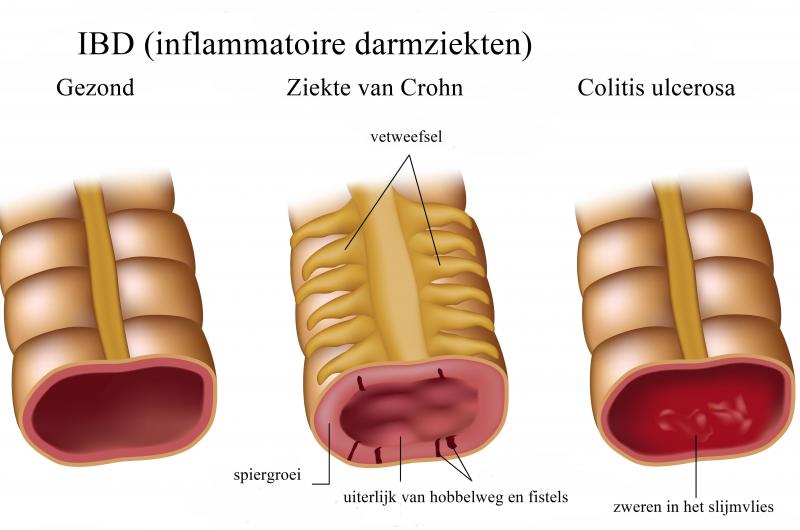
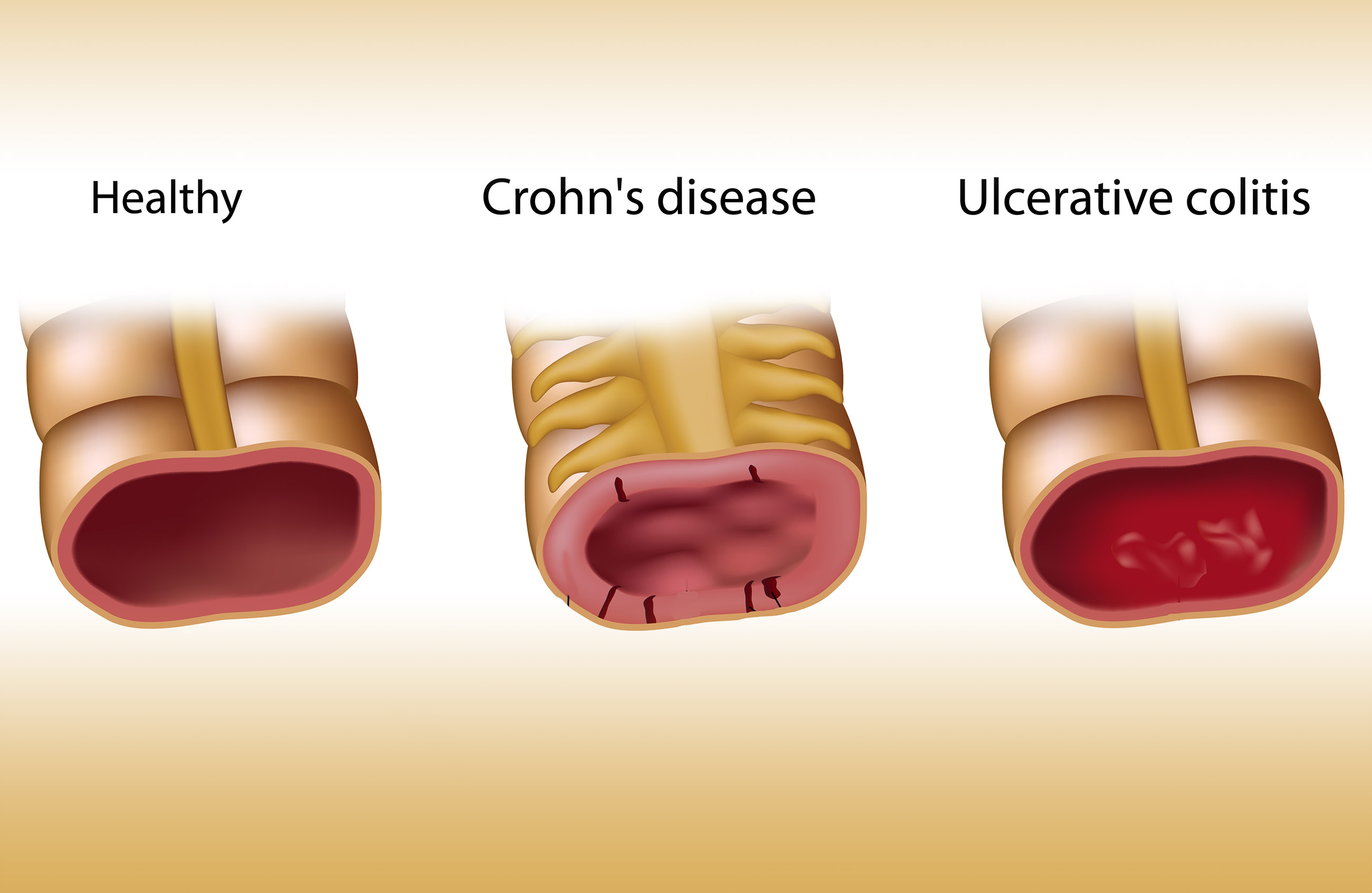
Wat zijn de ziekte van Crohn en Colitis Ulcerosa?
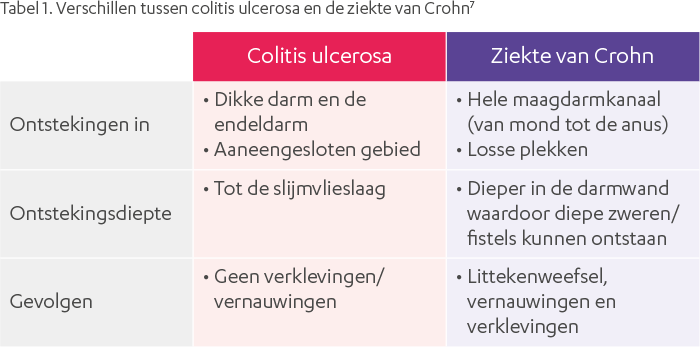
De ziekte van Crohn en colitis ulcerosa zijn beide vormen van inflammatoire darmziekten (IBD). Het zijn chronische aandoeningen die ontsteking veroorzaken in het spijsverteringskanaal. Hoewel ze overeenkomsten vertonen, zijn er belangrijke verschillen:
Ziekte van Crohn
De ziekte van Crohn kan elk deel van het spijsverteringskanaal aantasten, van de mond tot de anus. De ontsteking is vaak 'segmentaal', wat betekent dat er gezonde delen van de darm kunnen zijn tussen ontstoken gebieden. Het kan alle lagen van de darmwand aantasten.
Must Read
- Waar? Kan het hele spijsverteringskanaal aantasten.
- Patroon? Segmentale ontsteking (gezonde stukken afgewisseld met ontstoken stukken).
- Diepte? Kan alle lagen van de darmwand aantasten.
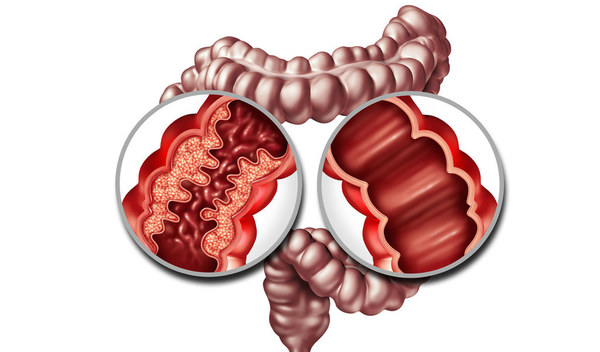
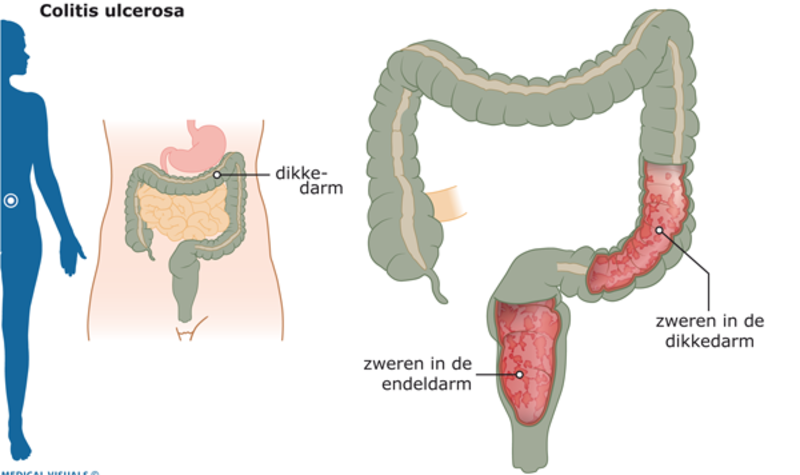
Colitis Ulcerosa
Colitis ulcerosa beperkt zich tot de dikke darm (colon) en het rectum. De ontsteking is meestal continu en begint in het rectum, en kan zich uitbreiden naar andere delen van de dikke darm. Het tast meestal alleen de binnenste bekleding (mucosa) van de darm aan.
- Waar? Alleen de dikke darm en het rectum.
- Patroon? Continue ontsteking (begint in het rectum en kan zich uitbreiden).
- Diepte? Meestal alleen de binnenste bekleding (mucosa).
De Impact op het Dagelijks Leven
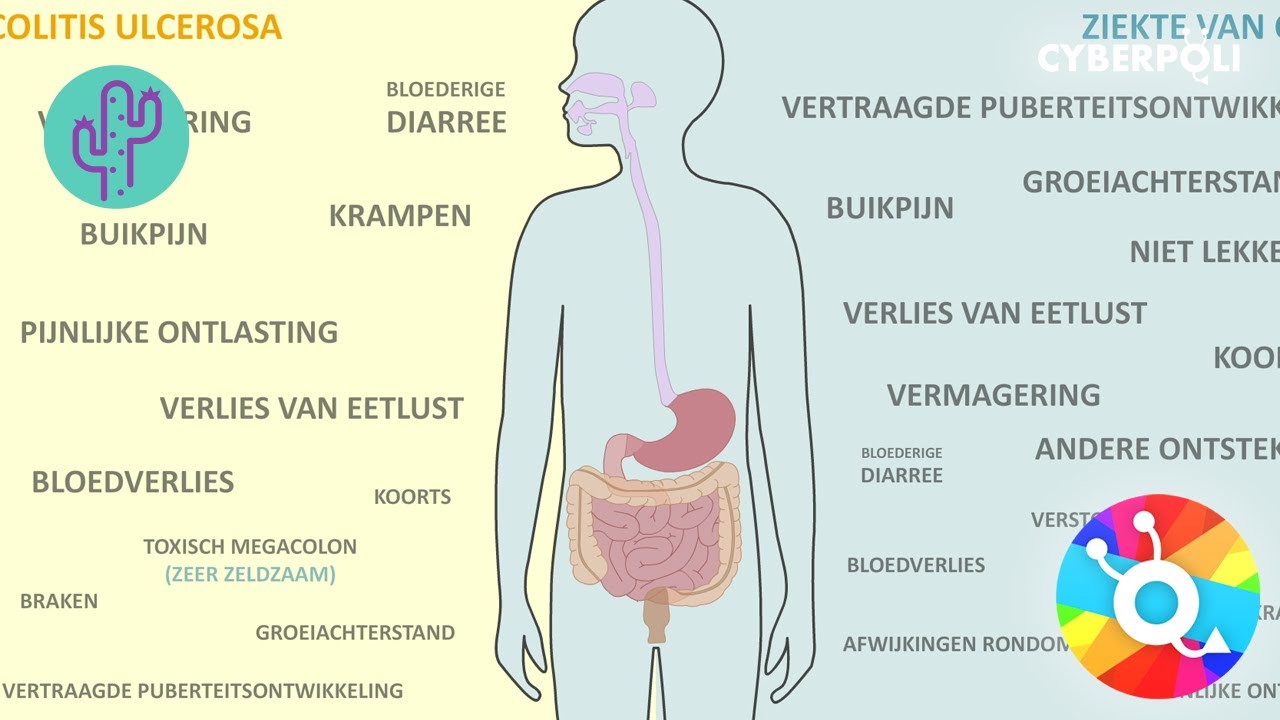
De symptomen van de ziekte van Crohn en colitis ulcerosa kunnen sterk variëren van persoon tot persoon en kunnen afhankelijk zijn van de ernst en de locatie van de ontsteking. De meest voorkomende symptomen zijn:

- Buikpijn en krampen
- Diarree (soms met bloed)
- Vermoeidheid
- Gewichtsverlies
- Bloedarmoede
- Koorts
- Aften in de mond
- Huidproblemen
- Oogontsteking
- Gewrichtspijn
Deze symptomen kunnen niet alleen fysiek uitputtend zijn, maar ook een aanzienlijke invloed hebben op de mentale en emotionele gezondheid. De onvoorspelbaarheid van de symptomen kan leiden tot angst, depressie en sociale isolatie. Het plannen van simpele dingen zoals naar het werk gaan, boodschappen doen of een avondje uit kan een complexe logistieke uitdaging worden.
Oorzaken en Risicofactoren
De exacte oorzaak van de ziekte van Crohn en colitis ulcerosa is nog niet volledig bekend. Men denkt dat het een combinatie is van genetische aanleg, omgevingsfactoren en een abnormale reactie van het immuunsysteem. Het immuunsysteem valt per ongeluk het spijsverteringskanaal aan, wat leidt tot ontsteking.
Risicofactoren die de kans op het ontwikkelen van IBD kunnen verhogen, zijn onder meer:

- Familiegeschiedenis: Mensen met een familielid met IBD hebben een hoger risico.
- Leeftijd: De meeste mensen worden gediagnosticeerd tussen de 15 en 30 jaar.
- Etniciteit: IBD komt vaker voor bij blanke mensen, vooral bij mensen van Oost-Europese Joodse afkomst.
- Roken: Roken verhoogt het risico op de ziekte van Crohn.
- Omgeving: Leven in een geïndustrialiseerd land of een stedelijk gebied kan het risico verhogen.
Diagnose
De diagnose van de ziekte van Crohn en colitis ulcerosa kan een langdurig proces zijn. Artsen gebruiken verschillende tests om de diagnose te stellen en andere aandoeningen uit te sluiten:
- Bloedonderzoek: Om te controleren op tekenen van ontsteking en bloedarmoede.
- Ontlastingonderzoek: Om te controleren op infecties of bloed in de ontlasting.
- Colonoscopie: Een lange, flexibele buis met een camera wordt in het rectum ingebracht om de dikke darm te bekijken.
- Sigmoïdoscopie: Vergelijkbaar met een colonoscopie, maar onderzoekt alleen het rectum en het onderste deel van de dikke darm.
- Biopsie: Tijdens een colonoscopie of sigmoïdoscopie kunnen kleine weefselmonsters worden afgenomen voor onderzoek onder een microscoop.
- Röntgenfoto's: Om de spijsverteringskanaal te bekijken.
- MRI-scan of CT-scan: Om gedetailleerde beelden van de darmen te krijgen en andere aandoeningen uit te sluiten.
Behandeling
Er is op dit moment geen genezing voor de ziekte van Crohn en colitis ulcerosa, maar de behandeling is gericht op het verminderen van ontsteking, het verlichten van symptomen en het voorkomen van complicaties.

De meest voorkomende behandelingen zijn:
- Medicijnen:
- Aminosalicylaten (5-ASA): Helpen bij het verminderen van ontsteking in de darm.
- Corticosteroïden: Sterke ontstekingsremmers, maar worden meestal alleen voor korte perioden gebruikt vanwege de bijwerkingen.
- Immunomodulatoren: Onderdrukken het immuunsysteem om de ontsteking te verminderen.
- Biologische geneesmiddelen: Geneesmiddelen die specifieke eiwitten blokkeren die betrokken zijn bij de ontsteking.
- Antibiotica: Kunnen worden gebruikt om infecties te behandelen die kunnen ontstaan als gevolg van de ontsteking.
- Dieet en voeding:
- Een aangepast dieet kan helpen om symptomen te beheersen. Het is belangrijk om te overleggen met een diëtist om een dieet te ontwikkelen dat aan je individuele behoeften voldoet.
- Sommige mensen vinden baat bij het vermijden van bepaalde voedingsmiddelen die hun symptomen verergeren, zoals zuivelproducten, gluten, vetrijke voedingsmiddelen en pittig eten.
- Voldoende hydratatie is cruciaal, vooral tijdens opflakkeringen.
- Voedingssupplementen kunnen nodig zijn om tekorten aan te vullen, zoals ijzer, vitamine D en vitamine B12.
- Chirurgie:
- Chirurgie kan nodig zijn als medicijnen en andere behandelingen niet effectief zijn.
- Bij colitis ulcerosa kan een proctocolectomie (verwijdering van de dikke darm en het rectum) een curatieve optie zijn.
- Bij de ziekte van Crohn kan chirurgie worden gebruikt om blokkades of fistels te verwijderen.
Counterpoints: Alternatieve Behandelingen
Naast de conventionele behandelingen zijn er ook alternatieve behandelingen die mensen met IBD soms proberen. Deze omvatten:
- Probiotica: Om de darmflora te verbeteren.
- Kruiden: Zoals kurkuma of boswellia, die ontstekingsremmende eigenschappen zouden hebben.
- Acupunctuur: Om pijn en stress te verminderen.
- Yoga en meditatie: Om stress te beheersen en de algehele welzijn te verbeteren.
Het is belangrijk om te onthouden dat er weinig wetenschappelijk bewijs is voor de effectiviteit van de meeste alternatieve behandelingen voor IBD. Het is cruciaal om met je arts te overleggen voordat je alternatieve behandelingen probeert, omdat ze mogelijk een wisselwerking hebben met medicijnen of andere gezondheidsproblemen kunnen veroorzaken. Sommige mensen vinden wel verlichting van symptomen door deze methoden, maar het is essentieel om realistische verwachtingen te hebben en de behandelingen te beschouwen als complementair aan de conventionele zorg, niet als vervanging.

Omgaan met IBD: Tips voor een Betere Levenskwaliteit
Naast medische behandelingen zijn er verschillende dingen die je zelf kunt doen om je levenskwaliteit te verbeteren:
- Stressmanagement: Leer technieken om stress te beheersen, zoals yoga, meditatie, mindfulness of ademhalingsoefeningen.
- Regelmatige lichaamsbeweging: Regelmatige lichaamsbeweging kan helpen om vermoeidheid te verminderen, de stemming te verbeteren en de algehele gezondheid te bevorderen.
- Voldoende slaap: Probeer een regelmatig slaappatroon aan te houden en zorg voor voldoende rust.
- Zoek steun: Praat met je arts, een therapeut of een steungroep. Het kan enorm helpen om met andere mensen te praten die begrijpen wat je doormaakt.
- Plan vooruit: Wees voorbereid op opflakkeringen en maak een plan voor hoe je ermee omgaat. Zorg ervoor dat je altijd medicijnen en andere benodigdheden bij de hand hebt.
- Wees open over je aandoening: Informeer je familie, vrienden en collega's over je aandoening, zodat ze je kunnen steunen en begrijpen.
Tot Slot
Leven met de ziekte van Crohn of colitis ulcerosa kan een uitdaging zijn, maar het is belangrijk om te onthouden dat je er niet alleen voor staat. Met de juiste behandeling, ondersteuning en zelfmanagementstrategieën is het mogelijk om een goed leven te leiden. Het is cruciaal om een goede relatie op te bouwen met je arts en andere zorgverleners, zodat je samen kunt werken aan een behandelplan dat aan jouw individuele behoeften voldoet. Blijf positief, blijf leren en blijf voor jezelf zorgen.
Wat is de belangrijkste stap die je vandaag kunt zetten om je welzijn te verbeteren, rekening houdend met de informatie die je zojuist hebt gelezen?


+Colitis+ulcerosa+(CU)+/+Ziekte+van+Crohn+(MC).jpg)