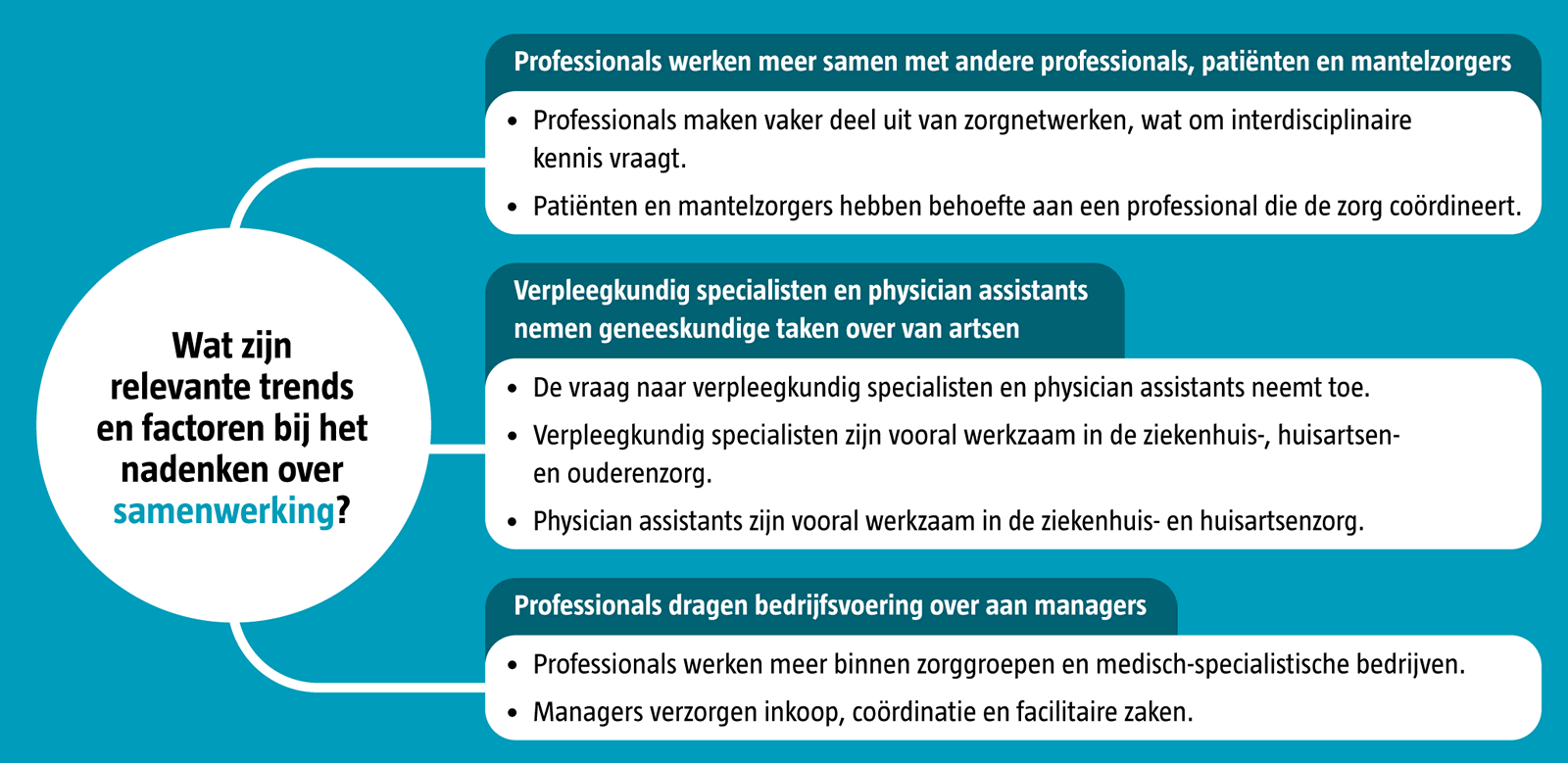
Wat Is Fixatie In De Zorg

Ken je dat gevoel? Je staat aan het bed van een patiënt, je ziet de onrust, de angst... en de gedachte flitst door je hoofd: "Dit is moeilijk. Wat kan ik doen om te helpen, zonder de situatie erger te maken?" Het is een vraag die velen in de zorg kennen, en vaak leidt die vraag tot een onderwerp dat gevoelig ligt: fixatie. Laten we dieper ingaan op wat fixatie in de zorg precies is, en vooral, hoe we er verantwoord en menswaardig mee om kunnen gaan.
Wat is Fixatie Eigenlijk?
Fixatie in de zorg, ook wel vrijheidsbeperking genoemd, is het beperken van de bewegingsvrijheid van een patiënt. Dit kan fysiek zijn, bijvoorbeeld door het gebruik van banden of een tafelblad aan een rolstoel. Maar het kan ook chemisch zijn, door het toedienen van medicatie met als primair doel de patiënt rustiger te maken, en niet zozeer om een medische aandoening te behandelen. Prof. Dr. Anne-Marie Meijers, hoogleraar ethiek in de zorg, benadrukt dat fixatie altijd een ingrijpende maatregel is, omdat het raakt aan de autonomie en zelfbeschikking van de patiënt.
We spreken van fixatie wanneer:
Must Read
- De bewegingsvrijheid van een patiënt beperkt wordt.
- Dit gebeurt met middelen of maatregelen.
- Het doel van de beperking is om gevaar voor de patiënt of anderen te voorkomen.
Verschillende Vormen van Fixatie
Fixatie kan verschillende vormen aannemen. Het is belangrijk om deze te herkennen:
- Fysieke fixatie: Het gebruik van banden, een onrustband, een tafelblad, of een stoel die de bewegingsvrijheid beperkt.
- Chemische fixatie: Het toedienen van medicatie (bijvoorbeeld kalmeringsmiddelen) met als voornaamste doel de patiënt rustig te houden, en niet zozeer om een onderliggende medische aandoening te behandelen.
- Omgevingsfixatie: Het plaatsen van een patiënt in een afgesloten ruimte, of het onmogelijk maken van het verlaten van een ruimte (bijvoorbeeld een gesloten afdeling).
Waarom Wordt Fixatie Toegepast?
Fixatie wordt meestal toegepast in situaties waarin er gevaar dreigt, of dat nu gevaar voor de patiënt zelf is (bijvoorbeeld vallen of zelfbeschadiging), of voor anderen (bijvoorbeeld agressie). Het is belangrijk te beseffen dat fixatie niet zomaar mag. Het is een ultimum remedium, een laatste redmiddel wanneer alle andere opties zijn overwogen en gefaald hebben. Denk aan situaties waarbij een patiënt in acute verwardheid verkeert (delirium) en zichzelf continu in gevaar brengt.

De volgende situaties kunnen leiden tot het overwegen van fixatie:
- Gevaar voor zelfbeschadiging: Een patiënt die zichzelf dreigt te verwonden.
- Gevaar voor anderen: Een patiënt die agressief is en een risico vormt voor medepatiënten of personeel.
- Valgevaar: Een patiënt met een hoog valrisico die ondanks andere maatregelen (zoals een laag bed of continue supervisie) blijft vallen.
- Verhinderen van medische behandeling: Een patiënt die een noodzakelijke medische behandeling tegenwerkt, waardoor de behandeling niet kan worden uitgevoerd.
De Ethische Kant van Fixatie
Fixatie is een ethisch dilemma. Enerzijds hebben we de plicht om de patiënt te beschermen en schade te voorkomen. Anderzijds hebben we de plicht om de autonomie en zelfbeschikking van de patiënt te respecteren. Deze twee plichten kunnen botsen. Daarom is het cruciaal om altijd te zoeken naar alternatieven en de fixatie zo kort mogelijk te laten duren. Zoals ethicus Marcel Becker stelt: "Fixatie mag nooit een routinehandeling worden. Elke beslissing tot fixatie moet zorgvuldig worden overwogen en gedocumenteerd."

Alternatieven voor Fixatie
Er zijn veel alternatieven voor fixatie die vaak effectiever zijn en de waardigheid van de patiënt respecteren. Het is belangrijk om deze alternatieven eerst te overwegen:
- Observatie en nabijheid: Meer toezicht en aandacht geven aan de patiënt.
- Aanpassen van de omgeving: De omgeving veiliger maken door bijvoorbeeld obstakels weg te halen.
- Communicatie en geruststelling: Proberen de patiënt te kalmeren en uit te leggen wat er gebeurt.
- Afleiding: De patiënt afleiden met activiteiten die hij/zij leuk vindt, zoals muziek, een praatje of een wandeling.
- Behandelen van de onderliggende oorzaak: Bijvoorbeeld het behandelen van een infectie die verwardheid veroorzaakt.
- Ergotherapie en fysiotherapie: Hulpmiddelen inzetten om de patiënt meer controle over zijn/haar bewegingen te geven.
Wet- en Regelgeving rond Fixatie
In Nederland is de toepassing van fixatie geregeld in de Wet zorg en dwang (Wzd). Deze wet is bedoeld om de rechten van mensen met een verstandelijke beperking of psychogeriatrische aandoening (zoals dementie) te beschermen, en om ervoor te zorgen dat vrijheidsbeperking alleen in uiterste noodzaak wordt toegepast. De Wzd schrijft voor dat:
- Er altijd een zorgvuldige afweging moet plaatsvinden.
- De fixatie proportioneel moet zijn: niet zwaarder dan noodzakelijk.
- De fixatie zo kort mogelijk moet duren.
- Er regelmatig geëvalueerd moet worden of de fixatie nog nodig is.
- De beslissing tot fixatie gedocumenteerd moet worden in het zorgdossier.
- Er een tweede deskundige geraadpleegd moet worden (bijvoorbeeld een arts of gedragskundige).
- De vertegenwoordiger van de patiënt (bijvoorbeeld een familielid) geïnformeerd moet worden.
Praktische Tips voor de Zorgpraktijk
Hoe kun je nu in de praktijk zo verantwoord mogelijk omgaan met fixatie? Hier zijn enkele concrete tips:
- Ken de Wzd: Zorg ervoor dat je op de hoogte bent van de wet- en regelgeving rond vrijheidsbeperking.
- Wees alert op signalen: Probeer vroegtijdig signalen van onrust of gevaar te herkennen.
- Zoek alternatieven: Overweeg altijd eerst alternatieven voor fixatie.
- Multidisciplinair overleg: Bespreek de situatie met collega's, artsen, en eventueel een gedragskundige.
- Goede communicatie: Leg de situatie uit aan de patiënt (voor zover mogelijk) en de familie.
- Zorgvuldige documentatie: Documenteer de beslissing tot fixatie, de redenen, de alternatieven die zijn overwogen, en de evaluatie.
- Regelmatige evaluatie: Evalueer regelmatig of de fixatie nog nodig is en probeer deze zo snel mogelijk af te bouwen.
- Training en scholing: Zorg ervoor dat je getraind bent in het omgaan met onrustig gedrag en het toepassen van alternatieven voor fixatie.
- Reflectie: Reflecteer op je eigen handelen. Wat ging goed? Wat kan beter?
Voorbeeld: Een patiënt met dementie is 's nachts onrustig en probeert steeds uit bed te klimmen. In plaats van meteen een onrustband aan te brengen, kun je:

- Controleren of de patiënt pijn heeft of naar het toilet moet.
- Een nachtlampje aanzetten om de omgeving minder beangstigend te maken.
- Zachtjes met de patiënt praten en geruststellen.
- Een laag bed plaatsen of een valmat naast het bed leggen.
- Overwegen om 's nachts extra toezicht te regelen.
De Impact van Fixatie op de Patiënt
Het is belangrijk om je te realiseren dat fixatie een grote impact kan hebben op de patiënt. Het kan leiden tot:
- Angst en frustratie: De patiënt voelt zich machteloos en opgesloten.
- Verminderde zelfwaarde: De patiënt kan zich schamen of minderwaardig voelen.
- Fysieke complicaties: Langdurige fixatie kan leiden tot spierzwakte, decubitus (doorligwonden) en andere fysieke problemen.
- Psychische problemen: Fixatie kan leiden tot depressie, angststoornissen en posttraumatische stress.
- Vertrouwensbreuk: De relatie tussen de patiënt en de zorgverlener kan beschadigd raken.
Onderzoek van bijvoorbeeld het Trimbos-instituut heeft aangetoond dat patiënten die gefixeerd zijn vaker last hebben van angst en depressie, en zich minder veilig voelen. Daarom is het zo belangrijk om fixatie zo veel mogelijk te voorkomen en de impact ervan te minimaliseren.
Tot Slot: Een Menswaardige Benadering
Fixatie is een complex onderwerp met veel ethische en praktische uitdagingen. Het is essentieel om altijd te streven naar een menswaardige benadering, waarbij de autonomie en het welzijn van de patiënt centraal staan. Door te investeren in training, het zoeken naar alternatieven en het kritisch reflecteren op ons eigen handelen, kunnen we de toepassing van fixatie verminderen en de kwaliteit van de zorg verbeteren. Onthoud: de beste fixatie is de fixatie die voorkomen wordt.