Prognose Bij Ziekte Van Kahler
Het leven met de ziekte van Kahler, ook wel multipel myeloom genoemd, brengt veel onzekerheid met zich mee. Een van de meest prangende vragen die mensen met deze aandoening en hun naasten hebben, is: wat is de prognose? Dit artikel is geschreven voor iedereen die direct of indirect met de ziekte van Kahler te maken heeft: patiënten, hun families, vrienden en zorgverleners. Het doel is om een helder en begrijpelijk beeld te schetsen van de factoren die de prognose beïnvloeden, de beschikbare behandelingen en wat je kunt verwachten.
Wat is de ziekte van Kahler?
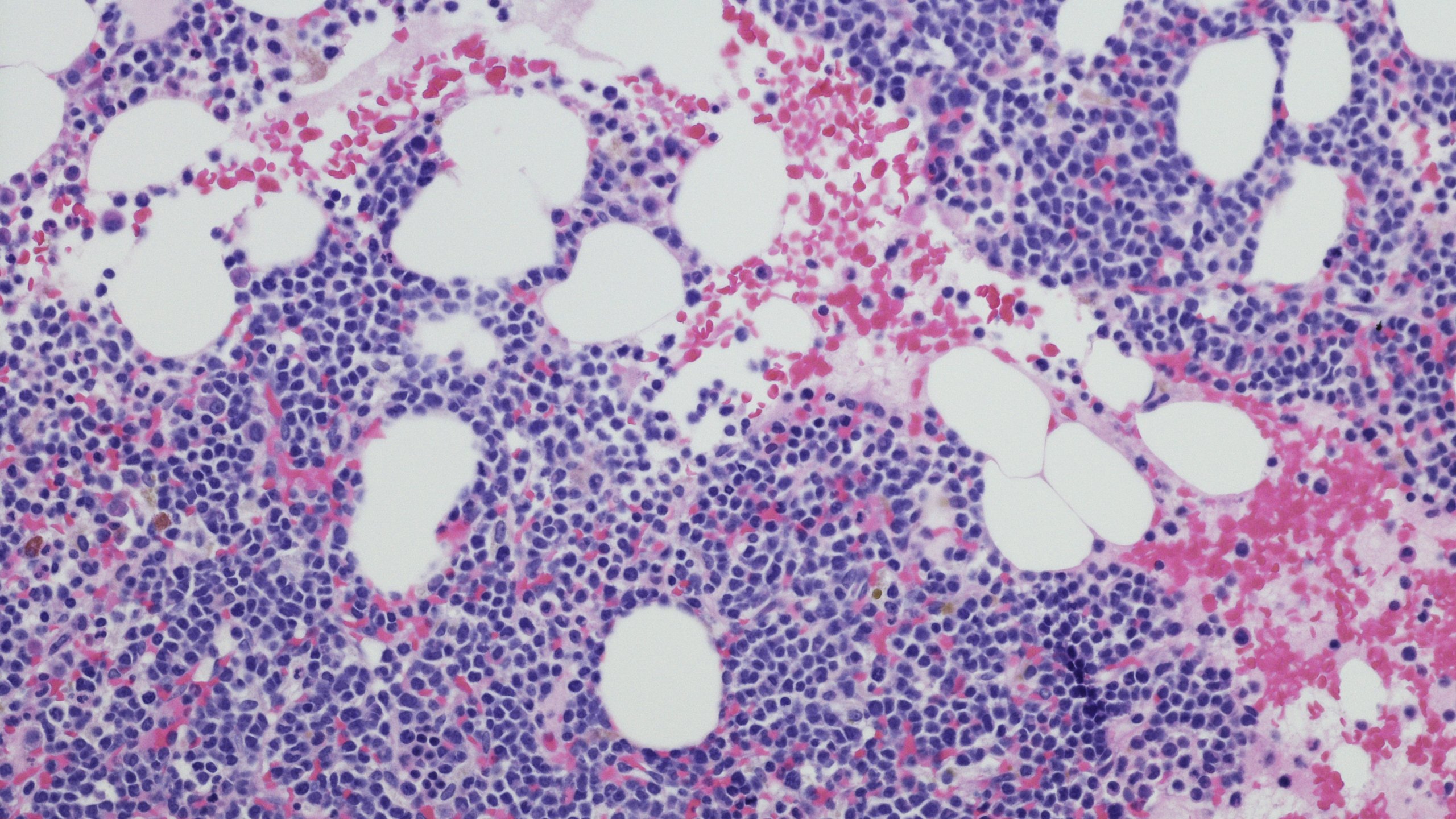
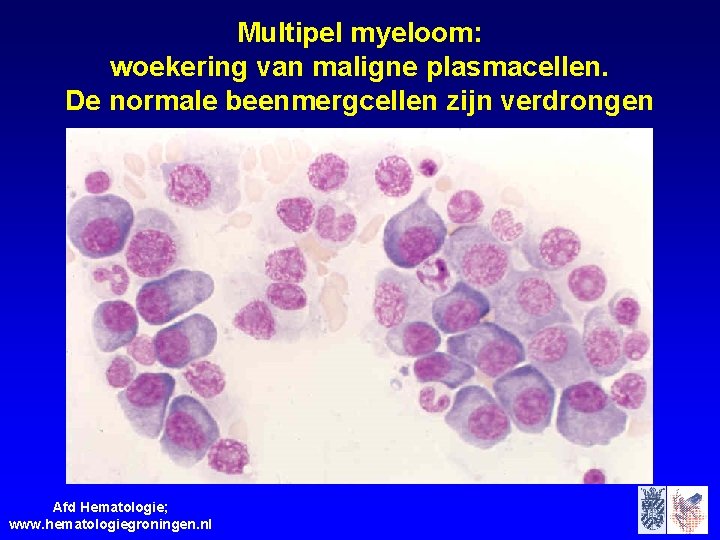
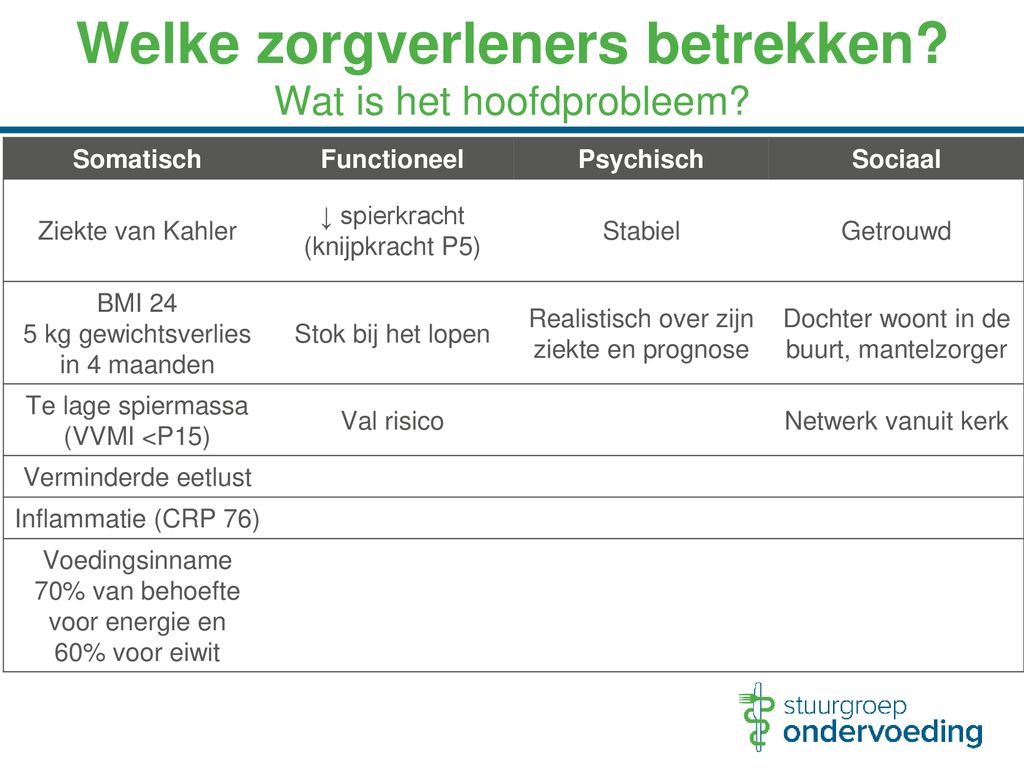
De ziekte van Kahler is een vorm van bloedkanker die ontstaat in het beenmerg. Het beenmerg is de plaats waar bloedcellen worden aangemaakt. Bij multipel myeloom gaan bepaalde witte bloedcellen, de plasmacellen, ongecontroleerd groeien. Deze abnormale plasmacellen produceren een overmaat aan antistoffen, ook wel M-proteïne genoemd, die geen nuttige functie hebben. Dit kan leiden tot verschillende problemen, waaronder:
- Botpijn en botbreuken: Door de woekering van plasmacellen worden de botten aangetast.
- Bloedarmoede: De aanmaak van rode bloedcellen wordt verstoord.
- Nierproblemen: De M-proteïne kan de nieren beschadigen.
- Verhoogde vatbaarheid voor infecties: De normale antistofproductie wordt onderdrukt.
De ziekte van Kahler is niet te genezen, maar met de huidige behandelingen kunnen veel patiënten een goede kwaliteit van leven behouden en hun levensduur verlengen.
Must Read
Factoren die de prognose beïnvloeden
De prognose van de ziekte van Kahler is complex en afhankelijk van een aantal factoren. Het is belangrijk te benadrukken dat elke patiënt uniek is en de uitkomst kan variëren. Hieronder een overzicht van de belangrijkste prognostische factoren:
Stadium van de ziekte
Het stadium van de ziekte bij diagnose is een belangrijke factor. Er zijn verschillende stadiumindelingen, maar de meest gebruikte is het International Staging System (ISS) en het herziene ISS (R-ISS). Deze systemen baseren zich op:
- Beta-2-microglobuline (β2M) niveau: Een eiwit dat in het bloed wordt gemeten. Hogere niveaus duiden op een slechtere prognose.
- Albumine niveau: Een eiwit dat in het bloed wordt gemeten. Lagere niveaus duiden op een slechtere prognose.
- Lactaatdehydrogenase (LDH) niveau: Een enzym dat in het bloed wordt gemeten. Hogere niveaus duiden op een slechtere prognose.
- Cytogenetische afwijkingen: Afwijkingen in de chromosomen van de plasmacellen. Sommige afwijkingen worden geassocieerd met een slechtere prognose (bijvoorbeeld t(4;14), t(14;16) en del(17p)).
- Serum creatinine: Een maat voor de nierfunctie. Een verhoogd creatinine gehalte duidt op nierproblemen en een slechtere prognose.
Het R-ISS is een verfijning van het ISS en integreert cytogenetische risicofactoren en LDH-waarden, waardoor een nauwkeurigere inschatting van de prognose mogelijk is.

Algemene gezondheidstoestand
De algehele gezondheid van de patiënt speelt een belangrijke rol. Patiënten met een goede performance status (d.w.z. in staat om de meeste dagelijkse activiteiten uit te voeren) hebben over het algemeen een betere prognose dan patiënten met een slechte performance status. Ook de aanwezigheid van andere aandoeningen (bijvoorbeeld hartfalen, longziekten of diabetes) kan de prognose beïnvloeden.
Respons op de behandeling
De respons op de behandeling is een cruciale factor. Patiënten die goed reageren op de initiële behandeling, bijvoorbeeld door het bereiken van een complete remissie (waarbij er geen tekenen van de ziekte meer zijn), hebben over het algemeen een betere prognose. De diepte van de respons wordt gemeten aan de hand van verschillende criteria, waaronder de International Myeloma Working Group (IMWG) criteria.
Leeftijd
Hoewel leeftijd op zichzelf geen absolute contra-indicatie is voor intensieve behandelingen, wordt een hogere leeftijd vaak geassocieerd met een slechtere prognose. Dit komt deels doordat oudere patiënten vaker andere aandoeningen hebben en minder goed in staat zijn om de bijwerkingen van de behandeling te verdragen.

Behandelmethoden en hun invloed op de prognose
De behandeling van de ziekte van Kahler is de afgelopen jaren aanzienlijk verbeterd. Er zijn verschillende behandelmethoden beschikbaar, die vaak in combinatie worden toegepast. De keuze van de behandeling hangt af van verschillende factoren, waaronder de leeftijd van de patiënt, de algemene gezondheidstoestand en het stadium van de ziekte.
Stamceltransplantatie
Autologe stamceltransplantatie (ASCT) is een intensieve behandeling die vaak wordt toegepast bij jongere, fitte patiënten. Hierbij worden eigen stamcellen afgenomen, waarna een hoge dosis chemotherapie wordt gegeven om de kankercellen te vernietigen. Vervolgens worden de afgenomen stamcellen teruggeplaatst om het beenmerg te herstellen. ASCT kan leiden tot een langere remissie en overleving, maar is niet zonder risico's.
Chemotherapie
Chemotherapie is een belangrijke pijler in de behandeling van multipel myeloom. Er zijn verschillende chemotherapeutische middelen beschikbaar, die vaak in combinatie met andere medicijnen worden gebruikt. Chemotherapie kan de groei van de kankercellen remmen en de symptomen verlichten.
Nieuwe medicijnen
De afgelopen jaren zijn er veel nieuwe medicijnen ontwikkeld voor de behandeling van multipel myeloom, waaronder:

- Proteasoomremmers (bijvoorbeeld bortezomib, carfilzomib, ixazomib): Deze medicijnen blokkeren de afbraak van eiwitten in de kankercellen, waardoor deze afsterven.
- Immunomodulerende middelen (IMiDs) (bijvoorbeeld thalidomide, lenalidomide, pomalidomide): Deze medicijnen stimuleren het immuunsysteem om de kankercellen aan te vallen en remmen de bloedvatvorming in de tumor.
- Monoklonale antilichamen (bijvoorbeeld daratumumab, elotuzumab): Deze medicijnen binden zich aan specifieke eiwitten op de kankercellen, waardoor deze worden vernietigd door het immuunsysteem.
- CAR-T celtherapie: Een vorm van immuuntherapie waarbij de eigen immuuncellen van de patiënt worden aangepast om de kankercellen te herkennen en te vernietigen. Deze therapie is vaak bedoeld voor patiënten die uitgebehandeld zijn met andere therapieën.
Deze nieuwe medicijnen hebben de prognose van patiënten met multipel myeloom aanzienlijk verbeterd. Ze kunnen de ziekte effectiever onder controle houden en de levensduur verlengen.
Ondersteunende zorg
Naast de specifieke behandelingen voor de ziekte van Kahler is ondersteunende zorg van groot belang. Dit omvat onder andere:
- Pijnbestrijding: Om de botpijn te verlichten.
- Behandeling van bloedarmoede: Bijvoorbeeld met bloedtransfusies of medicijnen die de aanmaak van rode bloedcellen stimuleren.
- Behandeling van infecties: Met antibiotica of antivirale middelen.
- Behandeling van nierproblemen: Bijvoorbeeld met dialyse.
- Psychosociale ondersteuning: Om de emotionele en psychische impact van de ziekte te verwerken.
- Fysiotherapie: Om de spierkracht en mobiliteit te behouden.
Wat kun je verwachten?
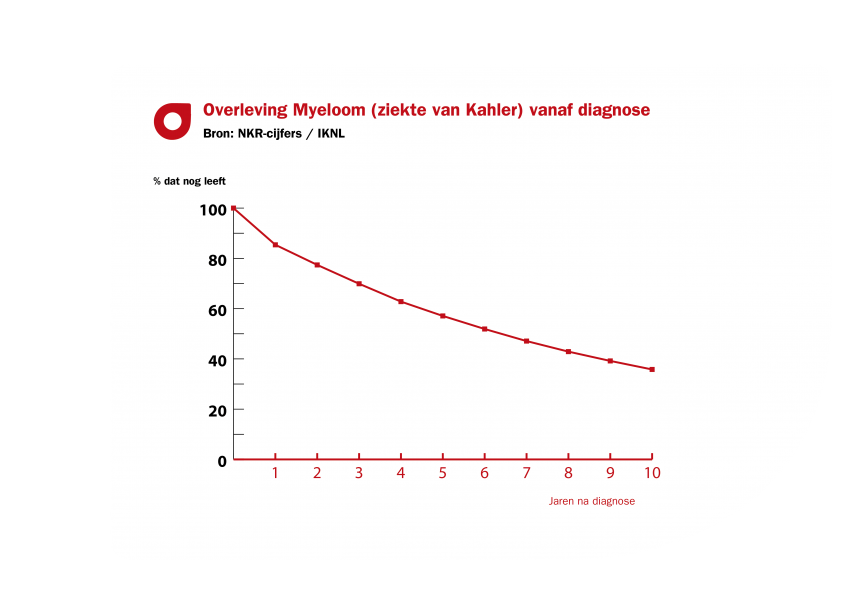
Het is moeilijk om een precieze voorspelling te doen over het verloop van de ziekte van Kahler. De prognose is individueel en afhankelijk van de eerder genoemde factoren. Gemiddeld gezien is de overleving van patiënten met multipel myeloom de afgelopen jaren aanzienlijk toegenomen, dankzij de nieuwe behandelmethoden. Vroeger was de mediane overleving enkele jaren, maar nu leven veel patiënten vijf jaar of langer na de diagnose.
Het is belangrijk om open te communiceren met je arts over je verwachtingen en zorgen. Samen kun je een behandelplan opstellen dat is afgestemd op jouw persoonlijke situatie. Blijf actief betrokken bij je eigen zorg en stel vragen. Het is ook raadzaam om contact te zoeken met andere patiënten met de ziekte van Kahler, bijvoorbeeld via een patiëntenvereniging. Het delen van ervaringen kan steun en informatie bieden.
Leven met de ziekte van Kahler
De diagnose ziekte van Kahler kan een grote impact hebben op je leven. Het is belangrijk om te accepteren dat je leven misschien anders is dan voorheen, maar dat je nog steeds een waardevol en betekenisvol leven kunt leiden. Probeer je te focussen op wat je nog wel kunt en geniet van de kleine dingen. Zorg goed voor jezelf, zowel fysiek als mentaal. Eet gezond, beweeg voldoende en zoek steun bij je naasten en zorgverleners.
Samenvatting en hoop
De prognose van de ziekte van Kahler is complex en afhankelijk van verschillende factoren, waaronder het stadium van de ziekte, de algemene gezondheidstoestand, de respons op de behandeling en de aanwezigheid van cytogenetische afwijkingen. De afgelopen jaren zijn er aanzienlijke verbeteringen geboekt in de behandeling van multipel myeloom, dankzij de komst van nieuwe medicijnen en behandelmethoden. Hierdoor is de overleving van patiënten met deze aandoening aanzienlijk toegenomen. Het is belangrijk om open te communiceren met je arts, actief betrokken te zijn bij je eigen zorg en steun te zoeken bij je naasten en andere patiënten. Hoewel de ziekte van Kahler niet te genezen is, is het mogelijk om een goede kwaliteit van leven te behouden en de ziekte onder controle te houden.
Blijf hoop houden en vertrouw op de expertise van je zorgverleners. De wetenschap staat niet stil en er wordt voortdurend onderzoek gedaan naar nieuwe en betere behandelingen voor de ziekte van Kahler. Je bent niet alleen in deze strijd.






+Conclusie.jpg)




.jpg)