Nhg Diabetes Mellitus Type 2

Het is best lastig, hè? Diabetes Mellitus Type 2, een term die steeds vaker opduikt. Of je nu een student bent die worstelt met het begrijpen van de biologie erachter, een ouder die zich zorgen maakt om de gezondheid van je kind, of een docent die probeert dit complexe onderwerp uit te leggen: je bent niet de enige. Het kan overweldigend aanvoelen. Maar geen zorgen, we gaan dit samen ontrafelen, stap voor stap. Laten we duiken in de wereld van Diabetes Mellitus Type 2 en het begrijpelijk maken voor iedereen.
Wat is Diabetes Mellitus Type 2 precies?
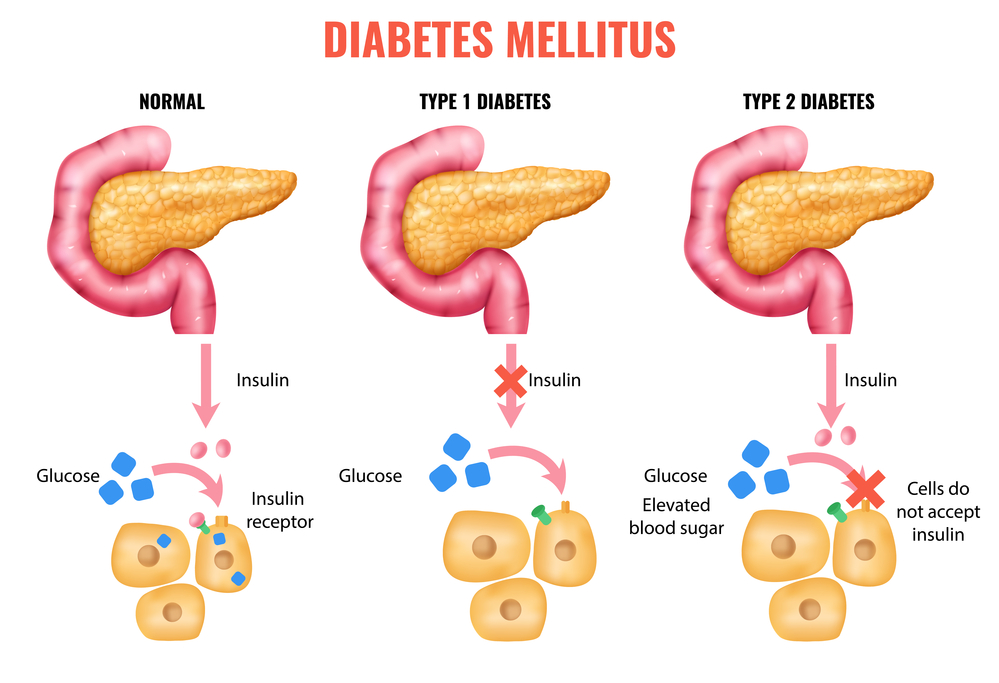
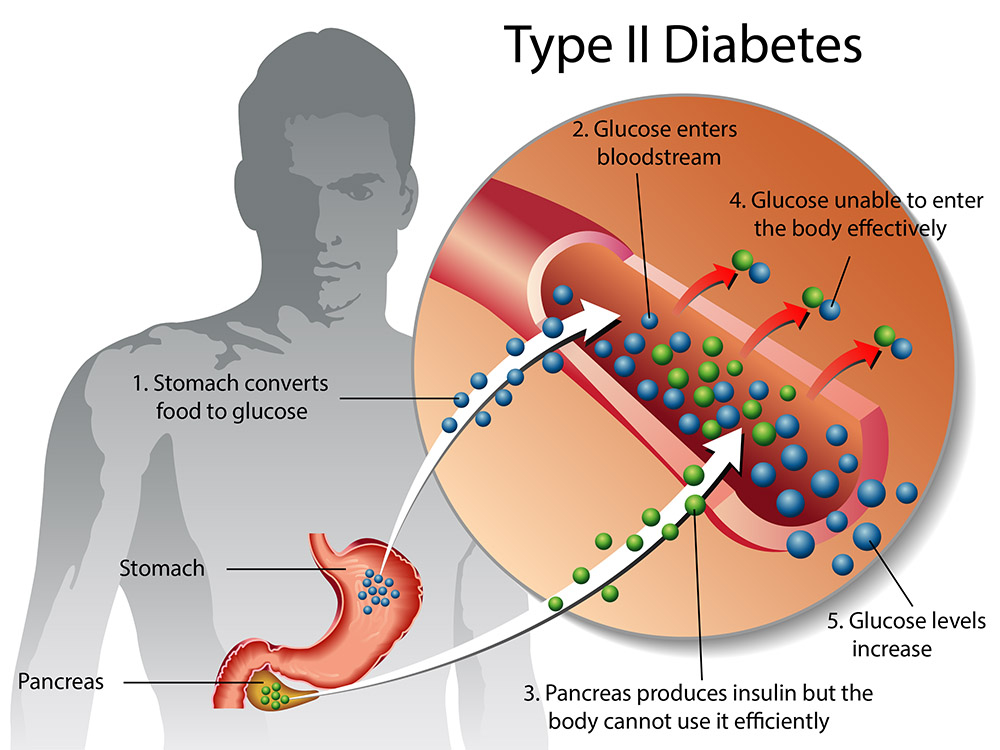
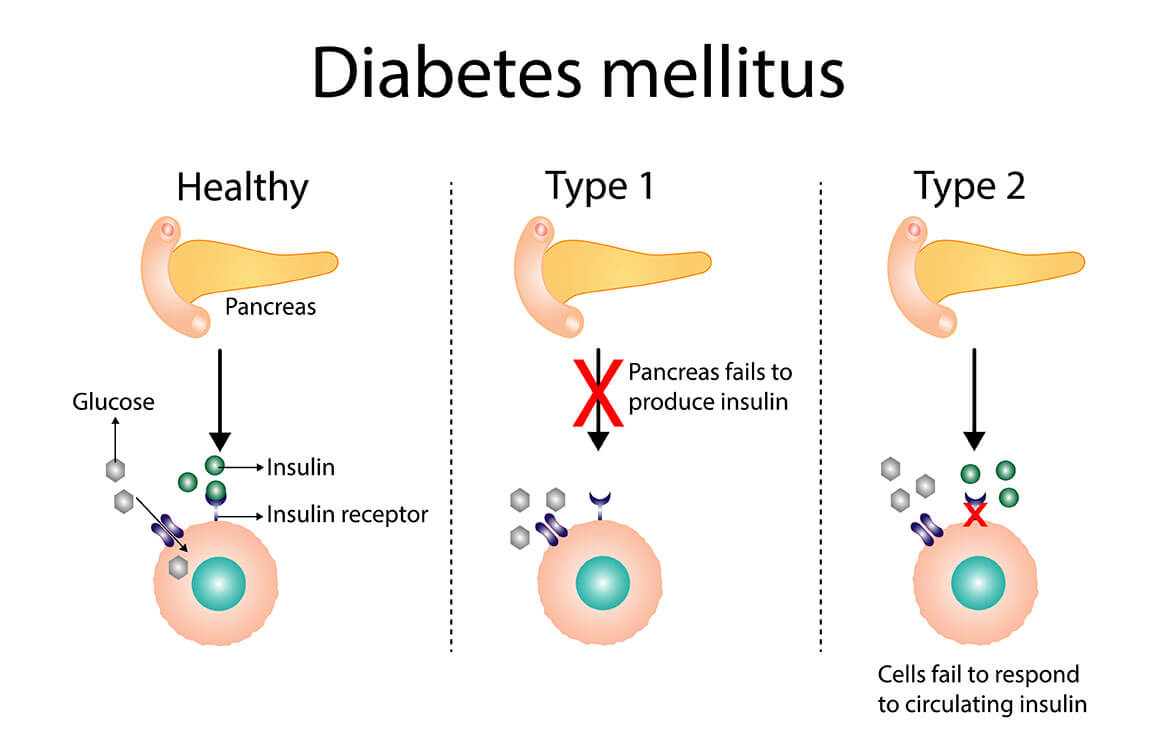
Om het te begrijpen, moeten we eerst even kijken naar wat er normaal gebeurt in ons lichaam. Wanneer we eten, wordt voedsel afgebroken tot glucose (suiker), de belangrijkste brandstof voor onze cellen. Insuline, een hormoon gemaakt door de alvleesklier, helpt glucose vanuit het bloed de cellen in te komen. Zie het als een sleutel die de deur naar de cel opent, zodat de glucose erin kan.
Bij Diabetes Mellitus Type 2, ook wel suikerziekte genoemd, gaat er iets mis in dit proces. Ofwel maakt de alvleesklier niet genoeg insuline aan, ofwel reageren de cellen niet meer goed op de insuline (insulineresistentie). Dit betekent dat de glucose in het bloed blijft zitten, waardoor de bloedsuikerspiegel te hoog wordt. Op de lange termijn kan dit ernstige gezondheidsproblemen veroorzaken.
Must Read
Denk aan een auto met een kapotte brandstofpomp (niet genoeg insuline) of een auto waarvan de motor niet meer goed reageert op de brandstof (insulineresistentie). De auto komt niet vooruit, en er blijft te veel brandstof in de tank zitten.
Oorzaken en Risicofactoren
De exacte oorzaak van Diabetes Mellitus Type 2 is niet helemaal bekend, maar er zijn een aantal belangrijke risicofactoren die de kans op het ontwikkelen ervan vergroten:
- Overgewicht en obesitas: Vooral buikvet speelt een grote rol. Vetcellen in de buik kunnen hormonen produceren die insulineresistentie veroorzaken.
- Weinig lichaamsbeweging: Beweging helpt de cellen gevoeliger te worden voor insuline.
- Ongezonde voeding: Een dieet rijk aan suiker, bewerkte voedingsmiddelen en verzadigde vetten verhoogt het risico.
- Leeftijd: Het risico neemt toe naarmate je ouder wordt.
- Familiegeschiedenis: Als er diabetes in je familie voorkomt, heb je een grotere kans om het zelf te ontwikkelen.
- Etniciteit: Bepaalde etnische groepen, zoals mensen van Afrikaanse, Aziatische, Latijns-Amerikaanse of Native American afkomst, hebben een hoger risico.
- Zwangerschapsdiabetes (Gestational Diabetes): Vrouwen die zwangerschapsdiabetes hebben gehad, hebben een verhoogd risico op het ontwikkelen van Diabetes Mellitus Type 2 later in hun leven.
- PCOS (Polycysteus Ovarium Syndroom): Vrouwen met PCOS hebben ook een hoger risico.
Het is belangrijk om te onthouden dat risicofactoren niet betekenen dat je zeker diabetes zult krijgen, maar ze verhogen wel de kans. Gelukkig zijn er veel dingen die je kunt doen om het risico te verlagen.

Symptomen: Waar moet je op letten?
De symptomen van Diabetes Mellitus Type 2 kunnen soms subtiel zijn, vooral in het begin. Vaak worden ze niet direct herkend, wat kan leiden tot een latere diagnose. Het is dus belangrijk om alert te zijn op de volgende signalen:
- Veel dorst en vaak moeten plassen: Door de hoge bloedsuikerspiegel probeert het lichaam de overtollige glucose via de urine kwijt te raken, wat leidt tot vochtverlies en dorst.
- Vermoeidheid: Zelfs na voldoende slaap voel je je uitgeput. Dit komt doordat de cellen niet genoeg energie (glucose) krijgen.
- Wazig zien: Hoge bloedsuikerspiegels kunnen de lens van het oog beïnvloeden, waardoor het zicht tijdelijk wazig wordt.
- Langzaam genezende wondjes: Hoge bloedsuikerspiegels kunnen de bloedsomloop belemmeren en het genezingsproces vertragen.
- Vaak infecties: Een hoog bloedsuikergehalte kan het immuunsysteem verzwakken, waardoor je vatbaarder bent voor infecties.
- Tintelingen of gevoelloosheid in handen en voeten: Dit kan wijzen op zenuwschade (neuropathie), een complicatie van diabetes.
- Onverklaarbaar gewichtsverlies: Hoewel minder gebruikelijk bij type 2 dan type 1, kan het voorkomen doordat het lichaam glucose niet effectief kan gebruiken voor energie.
Als je een of meer van deze symptomen herkent, is het belangrijk om zo snel mogelijk een arts te raadplegen. Vroegtijdige diagnose en behandeling kunnen ernstige complicaties voorkomen.
Diagnose: Hoe wordt Diabetes Mellitus Type 2 vastgesteld?
De diagnose van Diabetes Mellitus Type 2 wordt meestal gesteld aan de hand van bloedonderzoek. Er zijn verschillende tests die gebruikt kunnen worden:
- Nuchtere bloedglucose test: Hierbij wordt de bloedsuikerspiegel gemeten na minimaal 8 uur vasten. Een waarde van 7.0 mmol/L of hoger duidt op diabetes.
- HbA1c test: Deze test geeft een beeld van de gemiddelde bloedsuikerspiegel over de afgelopen 2-3 maanden. Een waarde van 6.5% of hoger duidt op diabetes.
- Orale glucose tolerantie test (OGTT): Hierbij wordt de bloedsuikerspiegel gemeten 2 uur nadat je een suikerdrank hebt gedronken. Een waarde van 11.1 mmol/L of hoger duidt op diabetes.
- Willekeurige bloedglucose test: Hierbij wordt de bloedsuikerspiegel gemeten op elk moment van de dag, ongeacht wanneer je voor het laatst hebt gegeten. Een waarde van 11.1 mmol/L of hoger, samen met symptomen, kan wijzen op diabetes.
De arts zal, op basis van de testresultaten en je medische geschiedenis, bepalen of je diabetes hebt en welk type. Soms is verder onderzoek nodig om complicaties uit te sluiten.
Behandeling: Wat kun je eraan doen?
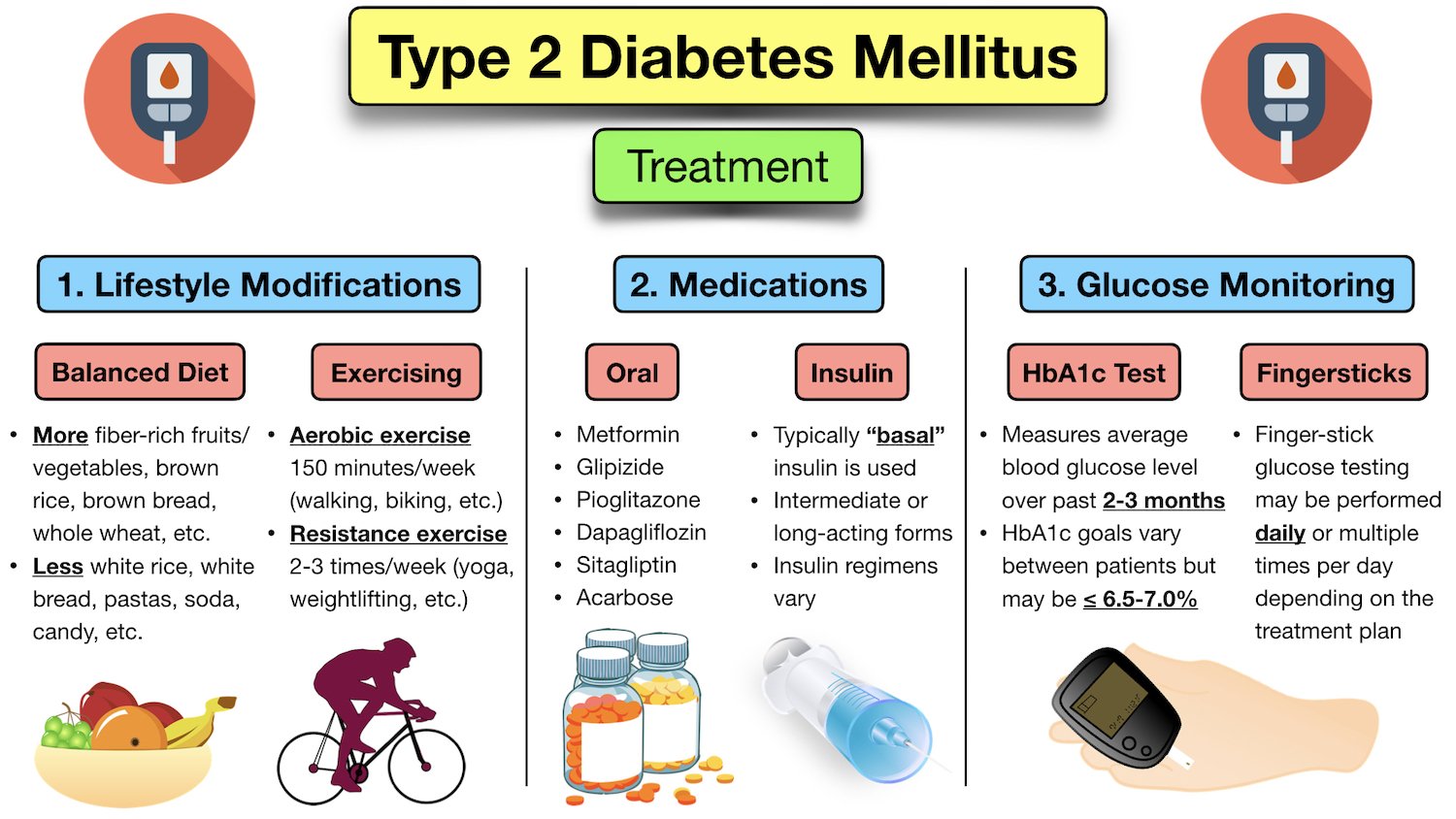
De behandeling van Diabetes Mellitus Type 2 is gericht op het verlagen van de bloedsuikerspiegel en het voorkomen van complicaties. De basis van de behandeling bestaat uit:
- Leefstijlaanpassingen: Dit is cruciaal!
- Gezonde voeding: Een gevarieerd dieet met veel groenten, fruit, volkoren producten en magere eiwitten. Vermijd suikerhoudende dranken en bewerkte voedingsmiddelen.
- Regelmatige lichaamsbeweging: Probeer minstens 150 minuten per week matig intensieve beweging te krijgen, zoals wandelen, fietsen of zwemmen. Krachttraining is ook belangrijk.
- Gewichtsverlies: Zelfs een klein gewichtsverlies (5-10% van je lichaamsgewicht) kan een groot verschil maken.
- Stoppen met roken: Roken verhoogt het risico op complicaties van diabetes.
- Voldoende slaap: Een goede nachtrust is belangrijk voor de bloedsuikerspiegel en het algemeen welzijn.
- Medicatie: In veel gevallen zijn leefstijlaanpassingen alleen niet voldoende om de bloedsuikerspiegel onder controle te houden. Er zijn verschillende soorten medicijnen beschikbaar die kunnen helpen:
- Metformine: Vermindert de glucoseproductie in de lever en verbetert de insulinegevoeligheid.
- Sulfonylureas: Stimuleren de alvleesklier om meer insuline aan te maken.
- DPP-4 remmers: Verhogen de insulineproductie en verlagen de glucoseproductie.
- SGLT2 remmers: Zorgen ervoor dat de nieren meer glucose uitscheiden via de urine.
- GLP-1 receptoragonisten: Verhogen de insulineproductie, verlagen de glucoseproductie en vertragen de maaglediging.
- Insuline: In sommige gevallen is insuline-injectie nodig om de bloedsuikerspiegel onder controle te houden.
- Regelmatige controles: Het is belangrijk om regelmatig je bloedsuikerspiegel te laten controleren door een arts of diabetesverpleegkundige. Zij kunnen de behandeling aanpassen indien nodig en complicaties opsporen in een vroeg stadium. Ook jaarlijkse controles van ogen, nieren en voeten zijn van belang.
De behandeling is persoonlijk en wordt afgestemd op de individuele behoeften van de patiënt. Een goede samenwerking tussen patiënt en zorgverleners is essentieel voor een succesvolle behandeling.
Complicaties: Wat zijn de risico's?
Als Diabetes Mellitus Type 2 niet goed behandeld wordt, kan dit leiden tot ernstige complicaties op de lange termijn. Hoge bloedsuikerspiegels kunnen de bloedvaten en zenuwen beschadigen. Mogelijke complicaties zijn:

- Hart- en vaatziekten: Diabetes verhoogt het risico op hartaanvallen, beroertes en vernauwing van de bloedvaten (atherosclerose).
- Nierziekte (nefropathie): Diabetes kan de nieren beschadigen, wat uiteindelijk kan leiden tot nierfalen.
- Zenuwschade (neuropathie): Diabetes kan de zenuwen beschadigen, wat kan leiden tot pijn, tintelingen, gevoelloosheid en problemen met de spijsvertering.
- Oogproblemen (retinopathie): Diabetes kan de bloedvaten in het netvlies beschadigen, wat kan leiden tot slechtziendheid of blindheid.
- Voetproblemen: Diabetes kan de bloedsomloop en zenuwen in de voeten beschadigen, waardoor er wonden kunnen ontstaan die slecht genezen. In ernstige gevallen kan dit leiden tot amputatie.
- Huidproblemen: Mensen met diabetes hebben een grotere kans op huidinfecties en andere huidproblemen.
- Seksuele problemen: Diabetes kan leiden tot erectiestoornissen bij mannen en vaginale droogheid bij vrouwen.
- Gehoorproblemen: Sommige studies suggereren dat diabetes het risico op gehoorverlies kan verhogen.
- Alzheimer en dementie: Er is steeds meer bewijs dat er een verband is tussen diabetes en een verhoogd risico op Alzheimer en andere vormen van dementie.
Het is belangrijk om te benadrukken dat niet iedereen met diabetes deze complicaties zal ontwikkelen. Door een goede behandeling en een gezonde levensstijl kan het risico aanzienlijk worden verkleind. Regelmatige controles zijn cruciaal om complicaties in een vroeg stadium op te sporen en te behandelen.
Preventie: Kun je Diabetes Mellitus Type 2 voorkomen?
Ja, in veel gevallen kun je het risico op het ontwikkelen van Diabetes Mellitus Type 2 aanzienlijk verlagen door een gezonde levensstijl aan te nemen. Preventie is altijd beter dan genezen!
Hier zijn enkele tips voor preventie:

- Gezond gewicht: Probeer een gezond gewicht te bereiken en te behouden.
- Gezonde voeding: Eet een gevarieerd dieet met veel groenten, fruit, volkoren producten en magere eiwitten. Beperk de inname van suikerhoudende dranken, bewerkte voedingsmiddelen en verzadigde vetten.
- Regelmatige lichaamsbeweging: Streef naar minstens 150 minuten per week matig intensieve beweging.
- Voldoende slaap: Zorg voor een goede nachtrust.
- Stressmanagement: Leer omgaan met stress, bijvoorbeeld door middel van ontspanningsoefeningen of yoga.
- Regelmatige controles: Als je een verhoogd risico hebt (bijvoorbeeld door familiegeschiedenis of overgewicht), laat dan regelmatig je bloedsuikerspiegel controleren.
Ook voor kinderen is het belangrijk om van jongs af aan een gezonde levensstijl aan te leren. Dit omvat gezonde voeding, voldoende beweging en beperking van schermtijd.
Diabetes in de klas: Wat kunnen docenten doen?
Als docent kun je een belangrijke rol spelen in het ondersteunen van leerlingen met diabetes. Hier zijn een paar tips:
- Wees op de hoogte: Informeer jezelf over diabetes en de specifieke behoeften van de leerling.
- Communicatie: Onderhoud een open communicatie met de leerling en zijn/haar ouders/verzorgers.
- Medicatie: Wees op de hoogte van de medicatie die de leerling gebruikt en hoe je kunt helpen bij de toediening.
- Hypoglykemie: Leer de symptomen van hypoglykemie (lage bloedsuikerspiegel) herkennen en weet hoe je moet handelen. Zorg dat er altijd een snelle bron van glucose (bijvoorbeeld druivensuiker) beschikbaar is.
- Hypertglykemie: Leer de symptomen van hyperglykemie (hoge bloedsuikerspiegel) herkennen en weet hoe je moet handelen.
- Flexibiliteit: Wees flexibel met betrekking tot toiletbezoeken en eten/drinken tijdens de les.
- Privacy: Respecteer de privacy van de leerling.
- Plezier en Positiviteit: Support de leerling met positieve aanmoediging.
Een leerling met diabetes kan net zo goed presteren als andere leerlingen, mits de juiste ondersteuning aanwezig is.
Tot slot
Diabetes Mellitus Type 2 is een complexe aandoening, maar met de juiste kennis en aanpak is het goed te managen. Door een gezonde levensstijl aan te nemen en regelmatige controles uit te voeren, kun je het risico op complicaties aanzienlijk verkleinen. Heb je vragen of twijfels, aarzel dan niet om contact op te nemen met een arts of diabetesverpleegkundige. Samen kunnen we werken aan een gezonde toekomst!