Crohn En Colitis Ulcerosa Verschillen
Heb je ooit geprobeerd een complexe puzzel te leggen zonder de juiste stukjes? Dat is hoe het voelt om te proberen het verschil te begrijpen tussen de ziekte van Crohn en colitis ulcerosa. Beide aandoeningen vallen onder de noemer Inflammatoire Darmziekten (IBD), maar ze zijn niet identiek. Begrijpen waar ze verschillen is cruciaal voor een effectieve diagnose en behandeling. Laten we deze puzzel samen ontrafelen.
Wat zijn Crohn en Colitis Ulcerosa eigenlijk?
Zowel de ziekte van Crohn als colitis ulcerosa zijn chronische, inflammatoire aandoeningen die het spijsverteringskanaal aantasten. Dr. Michael Picco van de Mayo Clinic beschrijft IBD als een aandoening waarbij het immuunsysteem van het lichaam per ongeluk de eigen darmweefsels aanvalt, wat leidt tot ontsteking.
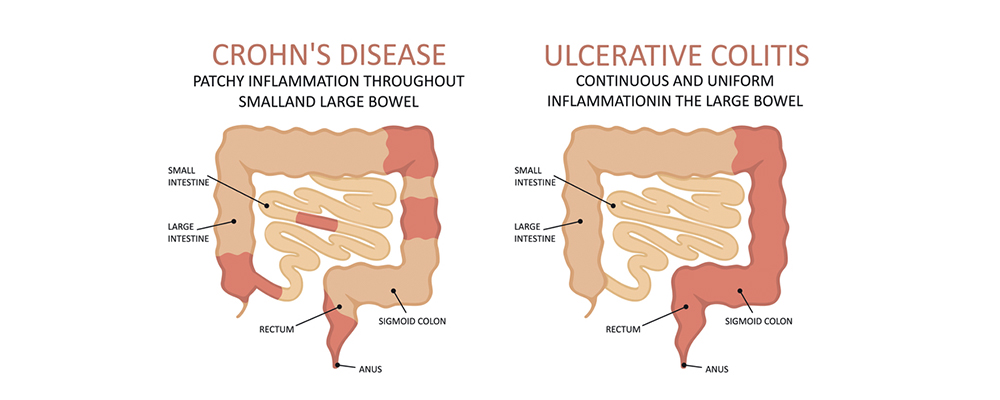
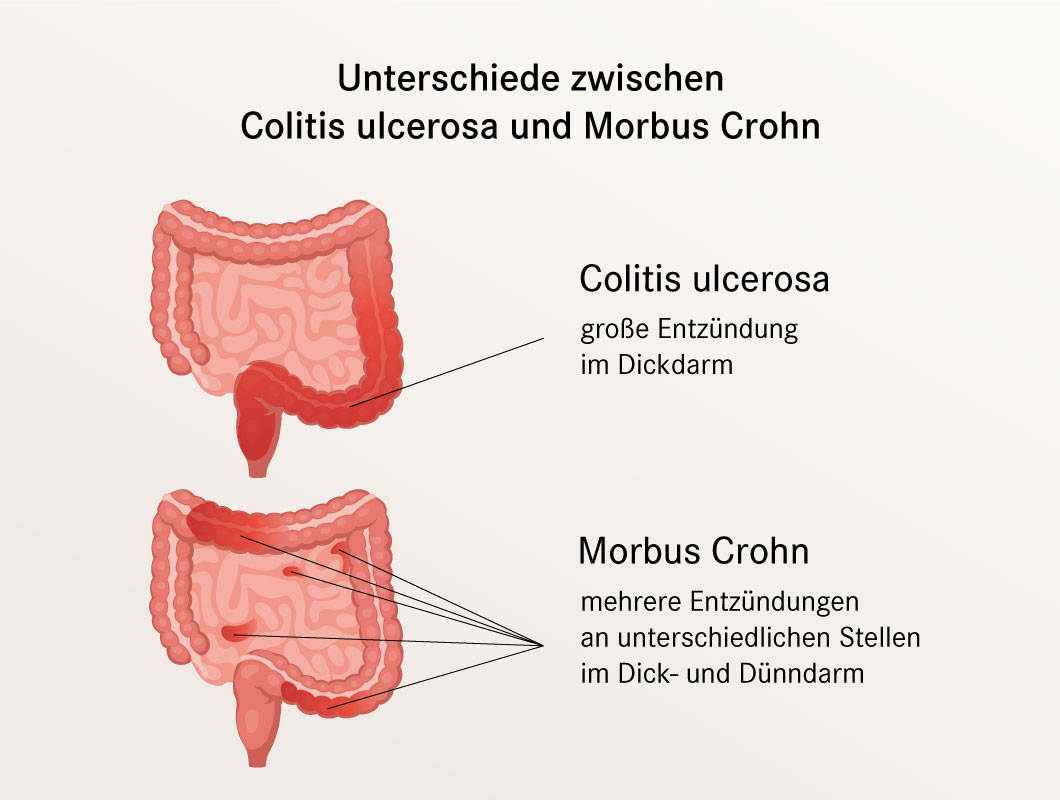
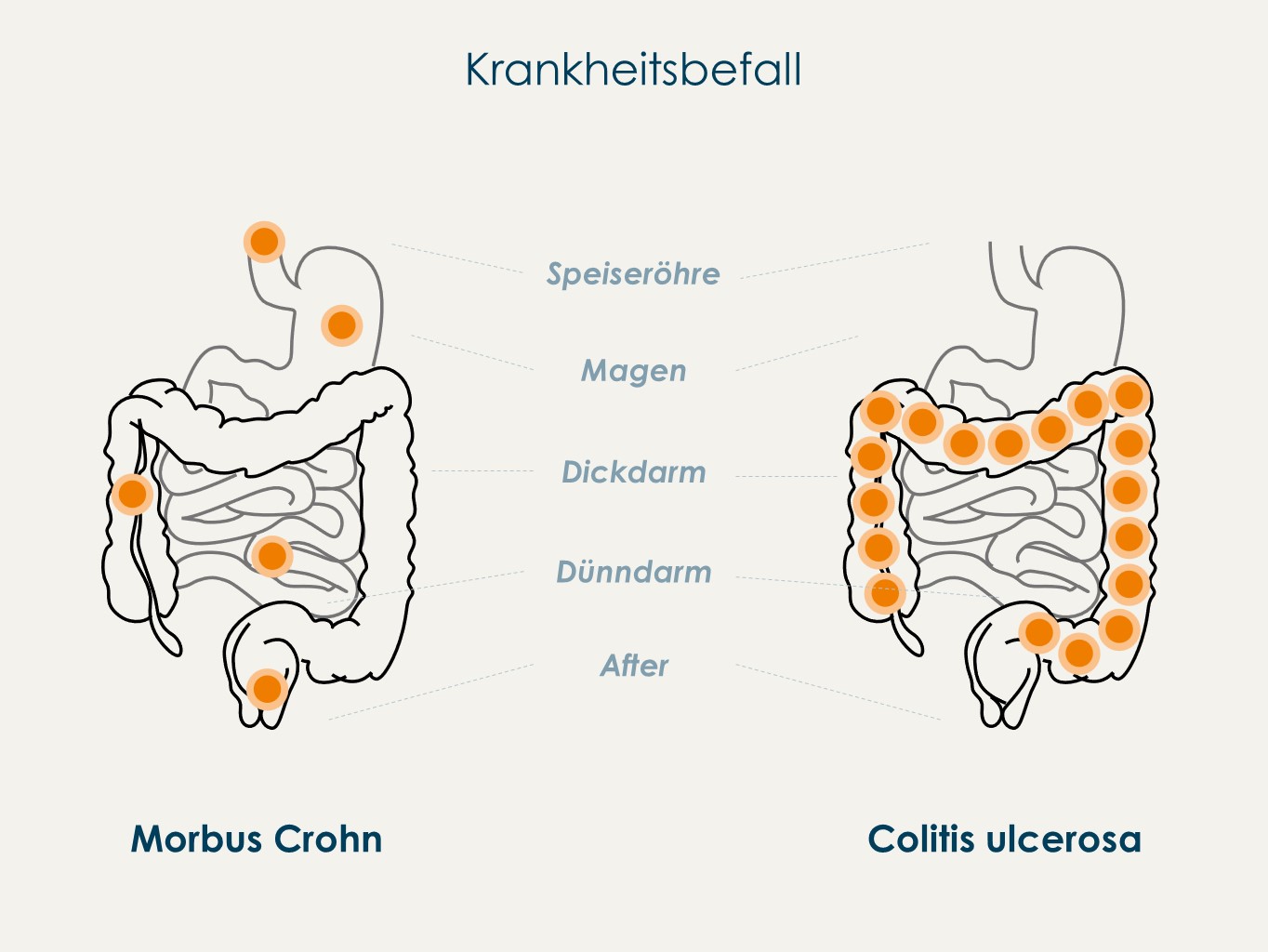
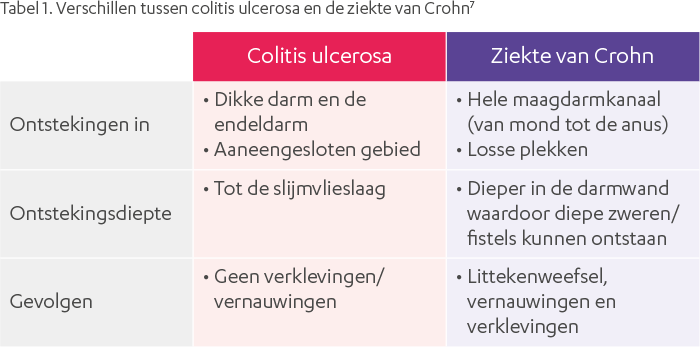
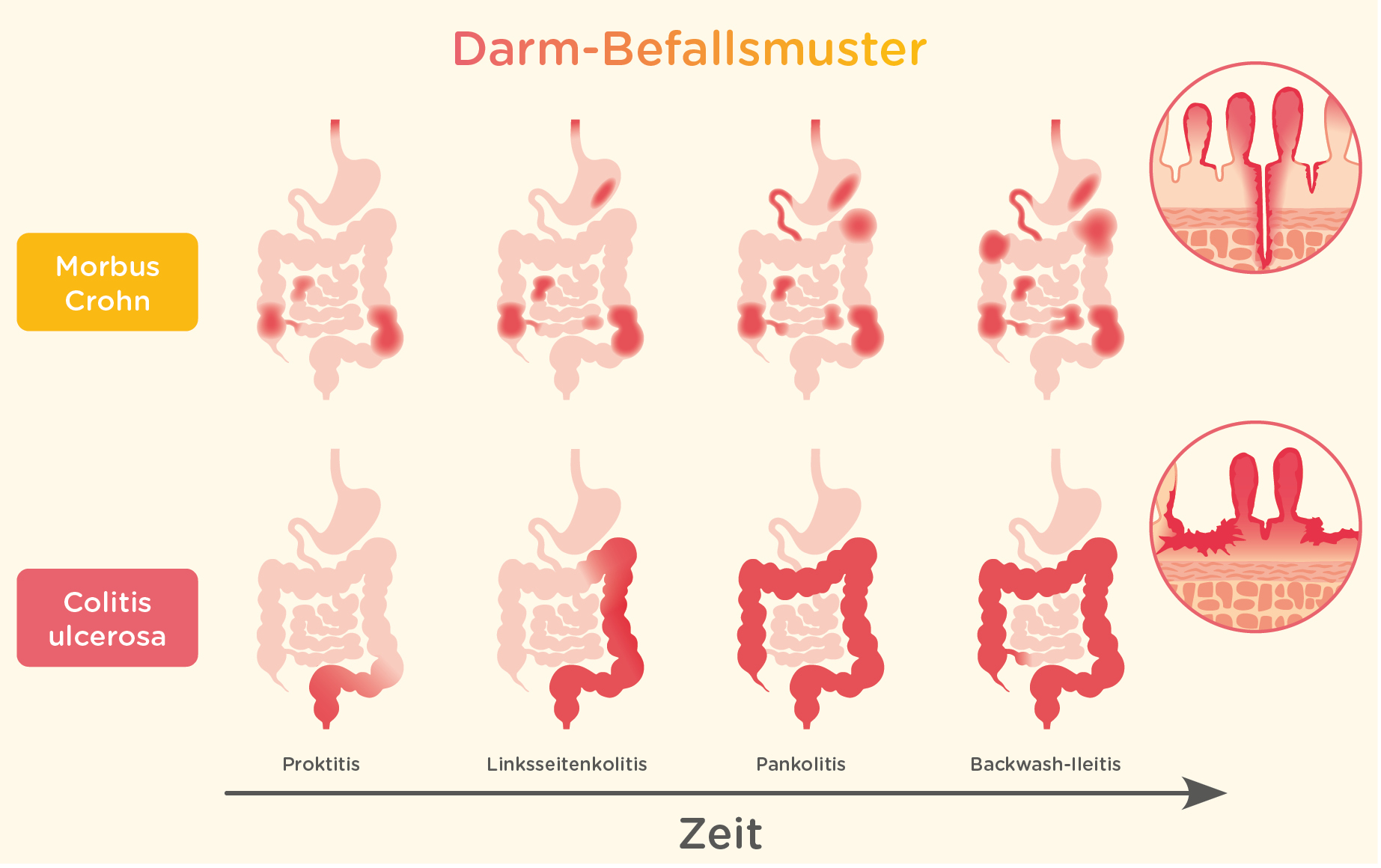
- Ziekte van Crohn: Kan elk deel van het spijsverteringskanaal aantasten, van de mond tot de anus. Vaak wordt echter de dunne darm en/of de dikke darm aangetast. De ontsteking kan zich in "segmenten" bevinden, met gezonde delen van de darm tussen de aangetaste gebieden.
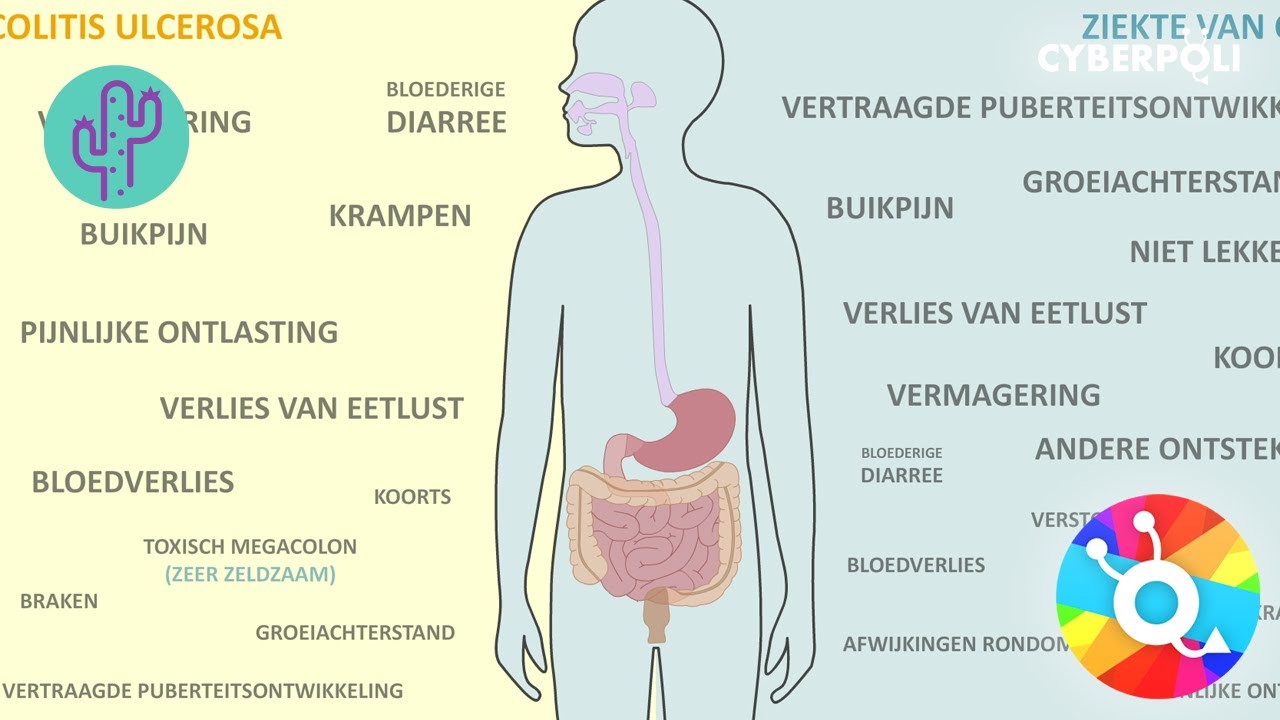
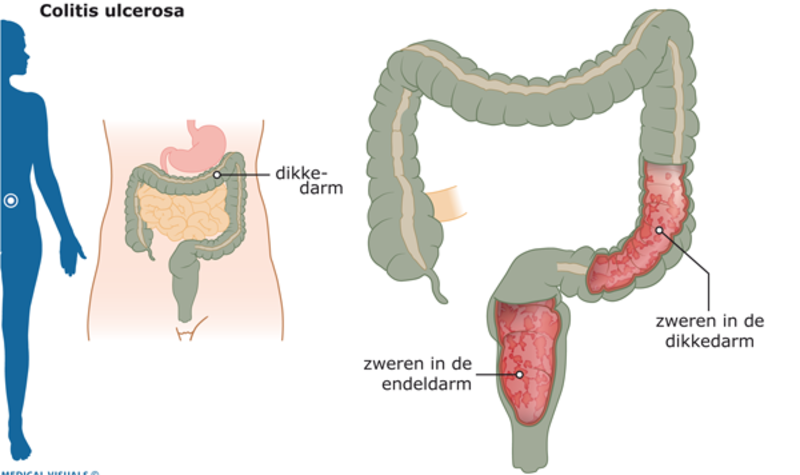
- Colitis Ulcerosa: Beperkt zich tot de dikke darm (colon) en het rectum. De ontsteking is continu en begint meestal in het rectum en verspreidt zich naar boven door de dikke darm.
De Belangrijkste Verschillen Uitgelicht
Hoewel ze veel symptomen gemeen hebben, zijn er cruciale verschillen tussen de ziekte van Crohn en colitis ulcerosa. Deze verschillen beïnvloeden hoe de ziekten worden gediagnosticeerd en behandeld.
Must Read
1. Locatie van de Ontsteking
Dit is wellicht het belangrijkste verschil. Zoals eerder vermeld, kan Crohn overal in het spijsverteringskanaal voorkomen, terwijl colitis ulcerosa uitsluitend de dikke darm en het rectum aantast.
Crohn:
- Kan de hele spijsverteringskanaal aantasten.
- Vaakst de dunne darm (ileum) en dikke darm (colon).
- "Skip lesions" (ontsteking afgewisseld met gezonde gebieden).
Colitis Ulcerosa:
- Alleen de dikke darm (colon) en het rectum.
- Continu ontsteking, beginnend bij het rectum.
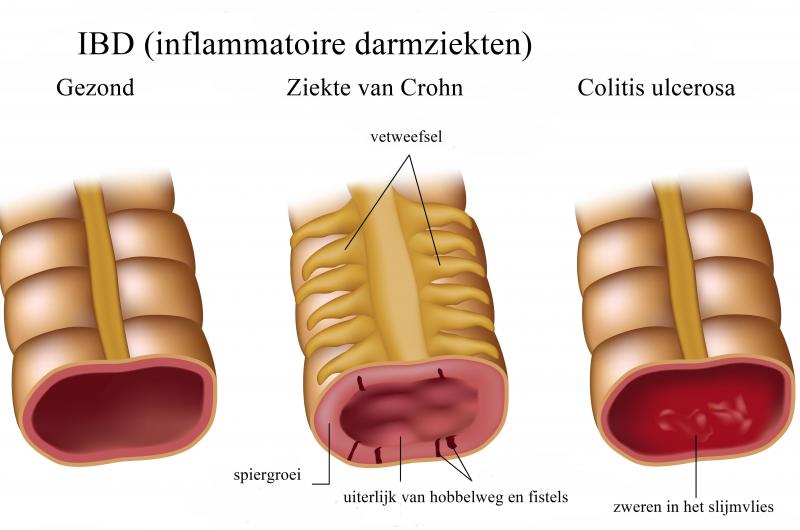
2. Diepte van de Ontsteking
De diepte van de ontsteking in de darmwand is ook een belangrijk onderscheid.

Crohn:
- Transmurale ontsteking: de ontsteking dringt door alle lagen van de darmwand. Dit kan leiden tot complicaties zoals fistels (abnormale verbindingen tussen organen) en stricturen (vernauwingen van de darm).
Colitis Ulcerosa:
- Oppervlakkige ontsteking: de ontsteking beperkt zich tot de binnenste laag van de dikke darm, de mucosa.
3. Symptomen
Hoewel er overlap is in de symptomen, zijn er enkele nuances.
Gemeenschappelijke Symptomen (Crohn & Colitis Ulcerosa):
- Diarree
- Buikpijn en krampen
- Rectaal bloedverlies
- Vermoeidheid
- Gewichtsverlies
- Verminderde eetlust
Meer voorkomende symptomen bij Crohn:
- Fistels (abnormale verbindingen tussen organen, bijvoorbeeld tussen de darm en de huid).
- Stricturen (vernauwingen van de darm, leidend tot obstructie).
- Mondzweren.
- Anale fissuren (scheurtjes in de anus).
- Perianale ziekte (ontsteking rond de anus).
Meer voorkomende symptomen bij Colitis Ulcerosa:
- Frequente, kleine hoeveelheden bloederige diarree.
- Urgentie om naar het toilet te gaan (soms onmogelijk om de stoelgang uit te stellen).
4. Microscopisch Onderzoek
Bij microscopisch onderzoek van darmweefsel kunnen specifieke kenmerken van Crohn of colitis ulcerosa worden waargenomen.
Crohn:
- Granulomen: kleine ophopingen van immuuncellen. Niet altijd aanwezig, maar kenmerkend indien gevonden.
Colitis Ulcerosa:
- Cryptitis en crypt abscessen: ontsteking en abcessen in de crypten (kleine buisvormige structuren in de darmwand).
5. Complicaties
De complicaties die kunnen optreden verschillen ook tussen de twee aandoeningen.

Crohn:
- Fistels en abcessen.
- Stricturen en darmobstructie.
- Malabsorptie (moeite met het opnemen van voedingsstoffen, vooral als de dunne darm is aangetast).
- Verhoogd risico op darmkanker (iets minder dan bij colitis ulcerosa).
Colitis Ulcerosa:
- Toxisch megacolon (een ernstige complicatie waarbij de dikke darm ernstig verwijd raakt).
- Perforatie van de darm (zeldzaam, maar levensbedreigend).
- Verhoogd risico op darmkanker (vooral bij langdurige en uitgebreide colitis ulcerosa).
Diagnose: Hoe worden Crohn en Colitis Ulcerosa vastgesteld?
De diagnose van zowel de ziekte van Crohn als colitis ulcerosa omvat een combinatie van verschillende onderzoeken:
- Medische Geschiedenis en Lichamelijk Onderzoek: De arts zal vragen stellen over uw symptomen, medische voorgeschiedenis en familiegeschiedenis.
- Bloedonderzoek: Om ontstekingsmarkers (zoals CRP en bezinking) en bloedarmoede op te sporen.
- Ontlastingsonderzoek: Om infecties uit te sluiten en te zoeken naar ontstekingsmarkers (zoals calprotectine).
- Endoscopie (Colonoscopie en/of Ileocolonoscopie): Een lange, flexibele buis met een camera wordt in de anus ingebracht om de dikke darm en (indien mogelijk) het laatste deel van de dunne darm te bekijken. Tijdens de endoscopie kunnen biopsies worden genomen voor microscopisch onderzoek.
- Beeldvorming (CT-scan, MRI): Om de dikte van de darmwand te beoordelen, fistels en abcessen op te sporen, en de aandoening van de dunne darm te beoordelen.
Het is belangrijk om te onthouden dat het soms moeilijk kan zijn om een definitieve diagnose te stellen, vooral in de vroege stadia van de ziekte. Soms wordt de term "IBD-U" (Inflammatory Bowel Disease - Unclassified) gebruikt als de kenmerken van Crohn en colitis ulcerosa niet duidelijk te onderscheiden zijn.
Behandeling: Wat zijn de opties?
De behandeling van zowel Crohn als colitis ulcerosa is gericht op het verminderen van de ontsteking, het verlichten van de symptomen en het voorkomen van complicaties. Er is geen genezing voor beide aandoeningen, maar de behandeling kan helpen om de ziekte onder controle te houden en de kwaliteit van leven te verbeteren.

Medicijnen:
- Aminosalicylaten (5-ASA): Vaak gebruikt bij milde tot matige colitis ulcerosa.
- Corticosteroïden (Prednison, Budesonide): Krachtige ontstekingsremmers, gebruikt voor korte perioden om opflakkeringen te behandelen.
- Immunomodulatoren (Azathioprine, Mercaptopurine): Onderdrukken het immuunsysteem en worden gebruikt om de ziekte op lange termijn onder controle te houden.
- Biologische Medicijnen (Infliximab, Adalimumab, Vedolizumab, Ustekinumab): Targeting specifieke delen van het immuunsysteem om de ontsteking te verminderen.
- JAK-remmers (Tofacitinib): Een andere klasse van immuunonderdrukkende medicijnen.
Dieet en Levensstijl:
- Er is geen specifiek dieet dat Crohn of colitis ulcerosa kan genezen, maar bepaalde voedingsmiddelen kunnen de symptomen verergeren. Het is belangrijk om te experimenteren en te ontdekken welke voedingsmiddelen u goed verdraagt.
- Vermijd bewerkte voedingsmiddelen, suikerrijke dranken en cafeïne.
- Eet kleine, frequente maaltijden.
- Drink voldoende water.
- Overweeg probiotica om de darmflora te verbeteren.
- Vermindering van stress kan ook helpen om opflakkeringen te voorkomen.
Chirurgie:
- Crohn: Chirurgie wordt meestal alleen overwogen als andere behandelingen niet effectief zijn of als er complicaties optreden, zoals fistels, stricturen of darmobstructie.
- Colitis Ulcerosa: Chirurgie kan een curatieve optie zijn. De meest voorkomende operatie is het verwijderen van de dikke darm en het rectum (proctocolectomie) met de aanleg van een ileo-anale pouch (J-pouch), een interne reservoir gemaakt van de dunne darm die aan de anus wordt bevestigd.
Conclusie
De ziekte van Crohn en colitis ulcerosa zijn complexe aandoeningen met belangrijke verschillen in locatie, diepte van ontsteking, symptomen en complicaties. Een nauwkeurige diagnose is essentieel voor een effectieve behandeling. Hoewel er geen genezing is, kunnen medicijnen, dieet en levensstijl aanpassingen en chirurgie helpen om de ziekte onder controle te houden en de kwaliteit van leven te verbeteren. Het is cruciaal om samen te werken met een ervaren gastro-enteroloog om een gepersonaliseerd behandelplan te ontwikkelen.
Onthoud: Kennis is macht. Door de verschillen tussen Crohn en colitis ulcerosa te begrijpen, kun je actiever deelnemen aan je eigen zorg en betere beslissingen nemen over je behandeling.