6 Stappen Klinisch Redeneren Marc Bakker

Het stellen van de juiste diagnose en het ontwikkelen van een effectief behandelplan zijn cruciale aspecten van de klinische praktijk. Maar hoe navigeren we door de complexiteit van patiëntinformatie, onderzoeken en behandelopties? Het antwoord ligt in klinisch redeneren, een systematisch proces dat zorgprofessionals helpt om weloverwogen beslissingen te nemen. Een van de meest invloedrijke modellen voor klinisch redeneren in Nederland is dat van Marc Bakker. Dit artikel duikt diep in de 6 stappen van zijn model en laat zien hoe je ze kunt toepassen om je klinische besluitvorming te verbeteren.
Wat is Klinisch Redeneren en Waarom is het Belangrijk?
Klinisch redeneren is meer dan alleen een reeks stappen; het is een manier van denken. Het stelt zorgprofessionals in staat om:
- Data te verzamelen en te interpreteren: Informatie van de patiënt, laboratoriumuitslagen, scans en andere bronnen.
- Hypotheses te formuleren en te testen: Mogelijke diagnoses overwegen en onderzoeken of ze plausibel zijn.
- Beslissingen te nemen: De beste behandeling kiezen op basis van beschikbare bewijs en de individuele behoeften van de patiënt.
- Evalueer de uitkomsten: Beoordeel de effectiviteit van de behandeling en pas deze aan indien nodig.
Goed klinisch redeneren leidt tot betere zorg, minder fouten en meer tevreden patiënten. Het helpt je om door de ruis te snijden en je te concentreren op wat echt belangrijk is voor de patiënt.
Must Read
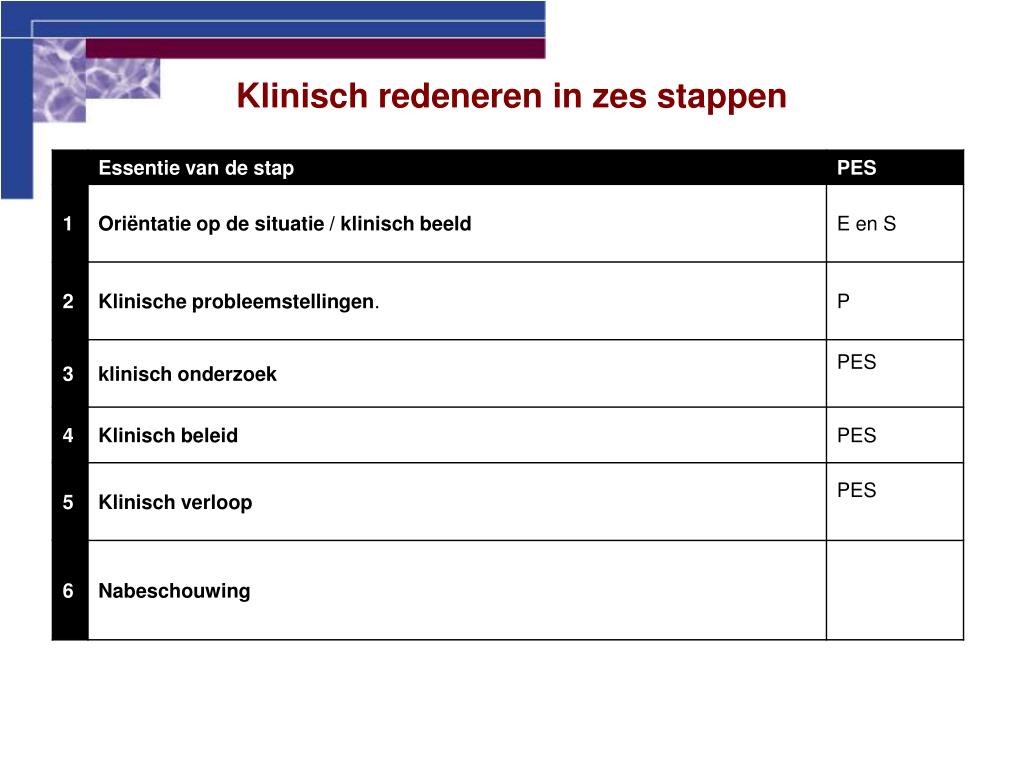
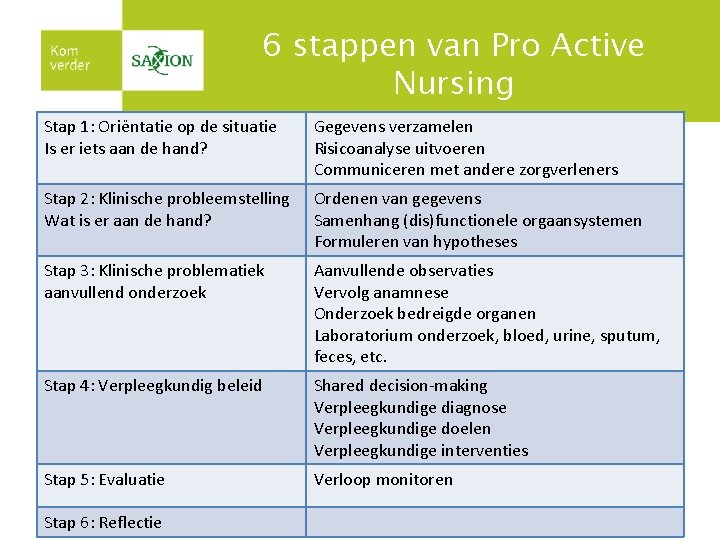
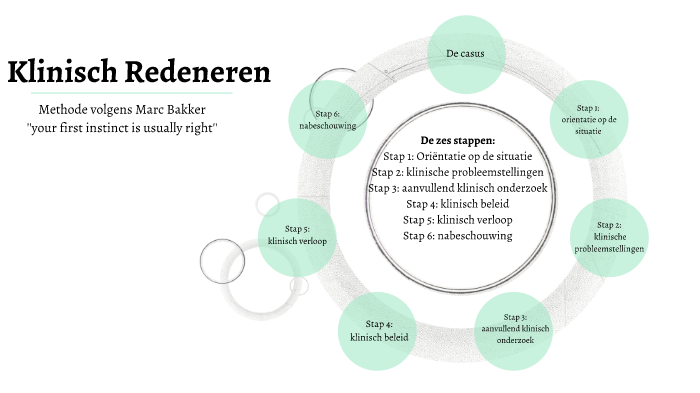
De 6 Stappen van Klinisch Redeneren Volgens Marc Bakker
Het model van Marc Bakker is een gestructureerde aanpak die je helpt om systematisch door het klinische redeneerproces te gaan. De 6 stappen zijn:
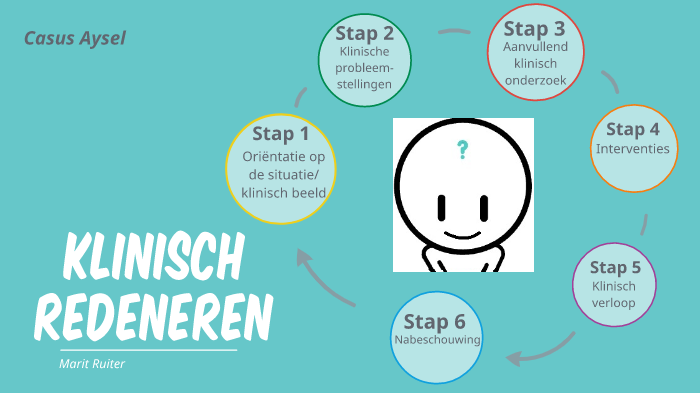
Stap 1: Oriëntatie op de Situatie
In deze eerste stap gaat het om het verzamelen van alle relevante informatie over de patiënt. Dit omvat:
- Anamnese: Het verhaal van de patiënt over zijn klachten, medische voorgeschiedenis, medicatiegebruik, en psychosociale factoren. Luister aandachtig naar de patiënt en probeer een compleet beeld te krijgen.
- Lichamelijk onderzoek: Een grondig onderzoek van de verschillende systemen van het lichaam om tekenen van ziekte of disfunctie te identificeren.
- Aanvullend onderzoek: Laboratoriumtests, radiologische onderzoeken, en andere diagnostische procedures om verdere informatie te verzamelen.
Belangrijk: Wees nieuwsgierig en stel open vragen. Probeer de patiënt te begrijpen als een geheel, niet alleen als een verzameling symptomen.

Stap 2: Probleemdefiniëring
Op basis van de verzamelde informatie ga je in deze stap de belangrijkste problemen van de patiënt definiëren. Dit omvat:
- Het identificeren van symptomen en afwijkingen: Welke klachten heeft de patiënt? Welke afwijkingen zijn er gevonden bij het lichamelijk onderzoek of aanvullend onderzoek?
- Het clusteren van symptomen: Welke symptomen horen bij elkaar? Kunnen ze verklaard worden door één onderliggend probleem?
- Het formuleren van een korte samenvatting: Beschrijf de belangrijkste problemen van de patiënt in één of twee zinnen. Dit helpt je om gefocust te blijven.
Belangrijk: Formuleer de problemen specifiek, meetbaar, acceptabel, realistisch en tijdsgebonden (SMART). Dit maakt het makkelijker om de voortgang te evalueren.
Stap 3: Hypothesevorming
Nu je de problemen hebt gedefinieerd, ga je in deze stap mogelijke diagnoses of verklaringen formuleren. Dit omvat:
- Het genereren van een lijst met mogelijke diagnoses: Gebruik je kennis, ervaring en de beschikbare literatuur om een lijst te maken van diagnoses die de problemen van de patiënt zouden kunnen verklaren.
- Het prioriteren van de hypotheses: Welke diagnoses zijn het meest waarschijnlijk? Welke zijn het gevaarlijkst?
- Het overwegen van alternatieve diagnoses: Sta open voor de mogelijkheid dat er meerdere diagnoses tegelijkertijd aanwezig zijn, of dat er een zeldzame aandoening in het spel is.
Belangrijk: Wees creatief en systematisch. Gebruik denkmodellen en heuristieken om je te helpen bij het genereren van hypotheses. Sta open voor nieuwe informatie en wees bereid om je hypotheses aan te passen.
Stap 4: Onderzoek
In deze stap ga je gerichte onderzoeken uitvoeren om je hypotheses te testen. Dit omvat:
- Het selecteren van relevante onderzoeken: Welke onderzoeken zijn het meest geschikt om de verschillende hypotheses te onderscheiden?
- Het interpreteren van de resultaten: Wat betekenen de resultaten van de onderzoeken? Ondersteunen ze bepaalde hypotheses?
- Het aanpassen van de hypotheses: Op basis van de resultaten van de onderzoeken pas je je hypotheses aan. Sommige hypotheses worden waarschijnlijker, andere worden minder waarschijnlijk.
Belangrijk: Gebruik evidence-based practice. Vertrouw op de beste beschikbare bewijs om je beslissingen te onderbouwen. Wees kritisch en evalueer de kwaliteit van de onderzoeken.

Stap 5: Diagnosestelling
Na het uitvoeren van gerichte onderzoeken en het interpreteren van de resultaten, ga je in deze stap een diagnose stellen. Dit omvat:
- Het selecteren van de meest waarschijnlijke diagnose: Op basis van alle beschikbare informatie selecteer je de diagnose die het meest waarschijnlijk is en de problemen van de patiënt het beste verklaart.
- Het overwegen van differentiële diagnoses: Als er geen duidelijke diagnose is, overweeg dan een differentiële diagnose. Dit is een lijst van diagnoses die nog steeds mogelijk zijn en die verder onderzoek vereisen.
- Het communiceren van de diagnose: Leg de diagnose op een duidelijke en begrijpelijke manier uit aan de patiënt. Beantwoord hun vragen en geef hen de kans om hun zorgen te uiten.
Belangrijk: Wees eerlijk en transparant. Leg uit waarom je tot deze diagnose bent gekomen en welke alternatieven je hebt overwogen. Bespreek de prognose en de behandelingsopties.
Stap 6: Behandeling en Evaluatie
De laatste stap is het ontwikkelen en implementeren van een behandelplan, en het evalueren van de effectiviteit van de behandeling. Dit omvat:

- Het ontwikkelen van een behandelplan: Op basis van de diagnose en de individuele behoeften van de patiënt ontwikkel je een behandelplan. Dit kan medicatie, therapie, chirurgie of andere interventies omvatten.
- Het implementeren van het behandelplan: Voer het behandelplan uit en volg de patiënt nauwlettend.
- Het evalueren van de effectiviteit van de behandeling: Meet de uitkomsten van de behandeling en evalueer of deze effectief is. Pas het behandelplan aan indien nodig.
Belangrijk: Betrek de patiënt bij het ontwikkelingsproces van het behandelplan. Monitor de voortgang regelmatig en pas het plan aan indien nodig. Blijf leren van je ervaringen en verbeter je klinische redeneervaardigheden voortdurend.
Klinisch Redeneren in de Praktijk: Een Casus
Om de 6 stappen van het model van Marc Bakker te illustreren, nemen we een voorbeeld:
Casus: Een 65-jarige man komt bij de huisarts met klachten van kortademigheid en vermoeidheid, die de laatste weken geleidelijk zijn toegenomen.
- Oriëntatie op de Situatie: Anamnese, lichamelijk onderzoek, aanvullend onderzoek (ECG, bloedonderzoek, longfoto).
- Probleemdefiniëring: Kortademigheid, vermoeidheid, mogelijk hartfalen of longprobleem.
- Hypothesevorming: Hartfalen, COPD, longembolie, anemie.
- Onderzoek: Echocardiografie, longfunctietesten, D-dimeer test.
- Diagnosestelling: Hartfalen (op basis van echocardiografie resultaten).
- Behandeling en Evaluatie: Medicatie voor hartfalen, leefstijladviezen, follow-up afspraken om de effectiviteit van de behandeling te evalueren.
Conclusie: Klinisch Redeneren als Sleutel tot Betere Zorg
Het model van klinisch redeneren van Marc Bakker biedt een waardevol kader voor zorgprofessionals om hun klinische besluitvorming te verbeteren. Door systematisch de 6 stappen te volgen, kun je de complexiteit van patiëntinformatie beter beheren, de juiste diagnoses stellen en effectieve behandelplannen ontwikkelen. Investeer in je klinische redeneervaardigheden en verbeter de kwaliteit van de zorg die je levert. Onthoud dat klinisch redeneren een continu proces is van leren en verbeteren. Blijf nieuwsgierig, kritisch en patient-centered.